Een recent bevallen vrouw, die tijdens de zwangerschap niet immuun bleek te zijn voor rubella (rodehond) en als kind niet gevaccineerd was, overweegt vaccinatie tegen bof, mazelen en rodehond (BMR). Vanwege een reis naar het buitenland wil zij zich laten vaccineren, maar zij geeft ook borstvoeding. Eerder is in deze rubriek aandacht besteed aan rubellascreening tijdens de zwangerschap.
Rubella en vaccinatie tijdens de zwangerschap
Rubella is een besmettelijke vlekjesziekte veroorzaakt door het rubellavirus, die meestal een mild verloop heeft. Sinds 1974 is vaccinatie tegen rubella opgenomen in het Rijksvaccinatie programma (RVP). Door de hoge vaccinatiegraad is screening tijdens de zwangerschap meestal niet nodig. Vaccinatie met een levend-verzwakt virus wordt tijdens de zwangerschap afgeraden, omdat het virus schade kan veroorzaken bij het ongeboren kind. Hoewel er geen congenitaal rubellasyndroom is beschreven bij baby's van moeders die tijdens de zwangerschap tegen BMR werden gevaccineerd, wordt BMR-vaccinatie tijdens de zwangerschap nog steeds afgeraden.

Vaccinatie tijdens borstvoeding
Wat betreft borstvoeding vermeldt de bijsluiter van de BMR-vaccinatie dat vrouwen die vlak na de bevalling gevaccineerd zijn met het levend-verzwakte rubellavirusvaccin, het virus in de moedermelk kunnen uitscheiden. Het bijwerkingencentrum Lareb adviseert dat vaccins met dood virus tijdens de borstvoeding gegeven kunnen worden. Van de vaccins met levend-verzwakt virus wordt alleen het gelekoortsvaccin afgeraden. Voor het gebruikelijke BMR-combinatievaccin bestaat geen bezwaar tijdens borstvoeding, en borstvoeding is evenmin een reden om een vrouw niet te vaccineren met het BMR-vaccin. Indien een zwangere vrouw niet immuun is voor rubella, is vaccinatie vlak na de bevalling zonder bezwaar.
De rol van moedermelk in de immuunontwikkeling van de baby
Een baby wordt geboren met een onvolgroeid afweersysteem. Moedermelk speelt een cruciale rol in het ondersteunen van de afweer van de baby. De darmflora, bestaande uit miljarden bacteriën, is essentieel voor een gezonde ontwikkeling en bescherming tegen ziekteverwekkers. Een baby is bij geboorte steriel en wordt in de eerste periode gekoloniseerd door bacteriën uit de omgeving. Deze bacteriële flora concurreert met schadelijke bacteriën om voedsel en ruimte, en helpt zo bij de bescherming.
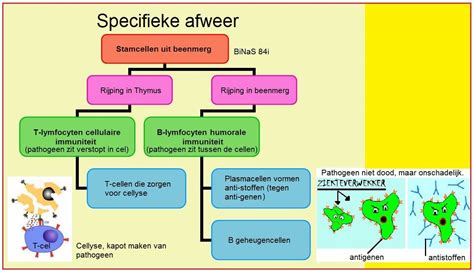
Het immuunsysteem is een complex systeem dat ziekteverwekkers buiten houdt. Dit omvat fysieke barrières zoals huid en slijmvliezen, maar ook a-specifieke afweermechanismen zoals hoesten en de zuurgraad van maag en vagina. Daarnaast beschikt het lichaam over een specifiek immuunsysteem dat reageert op herkenbare antigenen van ziekteverwekkers.
Het immuunsysteem van een baby is nog in ontwikkeling. De darmen zijn bij geboorte nog open van structuur, waardoor ziektekiemen gemakkelijker in de bloedbaan kunnen doordringen. Het is belangrijk dat de baby in aanraking komt met verschillende ziekteverwekkers om zo te leren herkennen en geheugencellen te ontwikkelen. Driekwart van het immuunsysteem bevindt zich in de darmen.
Beschermende stoffen in moedermelk
Moedermelk bevat diverse stoffen die ziekteverwekkers aanvallen en ontstekingsreacties voorkomen. Ontstekingsreacties, die gepaard gaan met koorts en zwelling, vinden vooral plaats als ziekteverwekkers de bloedbaan bereiken. Moedermelk legt een beschermend laagje over de darmwand, stimuleert de rijping van de darmwand en beïnvloedt de samenstelling van de darmflora.
Belangrijke antistoffen in moedermelk
De bekendste en belangrijkste beschermende stoffen in moedermelk zijn de antistoffen, met name Immunoglobuline A (IgA). Deze antistoffen zijn anders dan de antistoffen die een baby uit de baarmoeder meekrijgt (IgG). IgA is vooral actief in de darmen en op de slijmvliezen, terwijl IgG in actie komt bij ziekteverwekkers in het bloed en de weefsels. Antistoffen uit moedermelk hechten zich aan bacteriën en virussen in de darmen, waardoor ze niet in het bloed kunnen doordringen en ontstekingsreacties worden voorkomen. Deze antistoffen zijn aangepast aan de ziekteverwekkers waarmee de moeder in contact is geweest.
Andere beschermende componenten
- Lactoferrine: Een ijzerbindend eiwit dat de opname van ijzer uit moedermelk bevordert en de hoeveelheid ijzer in de darm vermindert. Een ijzerrijke omgeving is gunstig voor schadelijke bacteriën. Lactoferrine helpt ook bij het bestrijden van ziekteverwekkers door de celwanden van schadelijke bacteriën te verzwakken, waarna lysozym deze vernietigt. Het lijkt ook de groei van gunstige bacteriestammen te stimuleren.
- Levende witte bloedcellen: Deze cellen 'slokken' ziekteverwekkers op en vernietigen ze. Hun belangrijkste functie is waarschijnlijk de bescherming van het borstklierweefsel.
- Vetten: Worden afgebroken tot vetzuren die de groei van verschillende ziekteverwekkers remmen.
- Lange suikerketens: Meer dan 90 verschillende soorten die de groei van onschadelijke bacteriën stimuleren en de groei van mogelijke ziekteverwekkers afremmen.
- Anti-idiotype antilichamen: Kopieën van stukjes ziekteverwekker die helpen bij het leren herkennen en bestrijden van infecties.
- Nucleotiden: Bouwstenen van DNA die essentieel zijn voor het groeiende immuunsysteem van de baby.
Borstvoeding draagt bij aan een grotere thymus (zwezerik), een orgaan dat cruciaal is voor de ontwikkeling van immuuncellen. Een grotere thymus betekent een beter functionerend immuunsysteem.
De voordelen van borstvoeding voor het immuunsysteem
Bof: oorzaak, symptomen en gevolgen
Bof wordt veroorzaakt door het virus Myxovirus parotiditis, ook wel bofvirus genoemd. Het verspreidt zich via hoesten en niezen en veroorzaakt een ontsteking van de oorspeekselklieren. De infectie is zeer besmettelijk en komt vaak voor bij schoolgaande kinderen, maar ook volwassenen kunnen het krijgen. Baby's krijgen het zelden, vermoedelijk dankzij antistoffen van de moeder. Vaccinatie beschermt voor 95% tegen bof.
Besmetting en symptomen
Besmetting vindt plaats door direct contact met speeksel of slijm van een besmet persoon, of via druppeltjes bij hoesten en niezen. Ook indirecte overdracht via handen, voorwerpen en kleding is mogelijk. De infectie is besmettelijk van zes dagen voor tot negen dagen na het optreden van de verschijnselen.
De symptomen bij baby's, hoewel zeldzaam, kunnen zijn: lichte koorts, verlies van eetlust, hoofd-, keel- en spierpijn. De wangen kunnen opzwellen door ontsteking van de oorspeekselklier, wat kauwen en slikken pijnlijk maakt. Ook de speekselklieren onder de tong en bij de kaak kunnen ontstoken raken. De klachten verdwijnen meestal na één tot twee weken.
Gevolgen van bof
Mogelijke gevolgen van bof bij een baby zijn onder andere suikerziekte, hersen(vlies)ontsteking, doofheid, aantasting van de alvleesklier, en bij jongens aantasting van de teelballen en bij meisjes van de eierstokken.

Antistoffen in moedermelk na COVID-19 vaccinatie
Onderzoek van Amsterdam UMC toonde aan dat bij 95% van de vrouwen die een Pfizer- of Moderna-vaccinatie kregen, antistoffen in de moedermelk werden gevonden. Bij vrouwen die een vectorvaccin (AstraZeneca, Janssen) kregen, was dit 50%. De concentratie antistoffen was hoger na een mRNA-vaccin. Deze antistoffen zijn waarschijnlijk beschermend voor de baby, omdat ze zich op de slijmvliezen van de luchtwegen nestelen en voorkomen dat virussen het lichaam binnendringen.
Deze antistoffen blijven enkele maanden in de melk aanwezig, waarna de concentratie afneemt. Een boostervaccinatie kan daarom ook voor vrouwen die borstvoeding geven belangrijk zijn. Het advies is om zich te laten vaccineren, ook tijdens borstvoeding, bij voorkeur met een mRNA-vaccin.
Invriezen van moedermelk heeft geen invloed op de antistoffen, maar verhitting boven de 60 graden gedurende een half uur kan de werking ervan verminderen. Pasteurisatie met hoge druk had geen invloed.
Vaccinatieschema's voor zuigelingen
Er bestaan verschillende vaccinatieschema's voor zuigelingen, afhankelijk van de vaccinatiestatus van de moeder tijdens de zwangerschap en eventuele complicerende factoren.
- Standaard schema (3-5-11 maanden): Voor kinderen van moeders die tijdens de zwangerschap zijn gevaccineerd en zonder complicaties.
- Aangepast schema (2-3-5-11 maanden): Voor alle andere kinderen.
Onnodige herinneringen voor DKTP-Hib-HepB-vaccinatie: Sinds de invoering van de maternale kinkhoestvaccinatie (22 wekenprik) in het RVP eind 2019, ontvangen sommige kinderen die volgens het 3-5-11-schema zijn gevaccineerd onnodige herinneringen. Dit komt doordat het systeem van het RIVM nog niet volledig is aangepast. De arts of verpleegkundige op het consultatiebureau (CB) beoordeelt welke vaccinaties nodig zijn.
Maternale vaccinatie en schema's:
- Na maternale vaccinatie kan vanaf 3 maanden met vaccineren bij het kind worden gestart voor optimale bescherming. Een vaccinatie op 2 maanden is dan niet nodig.
- Indien het kind niet op 3 maanden naar het CB kan, is het beter later te starten dan te vroeg. Een schema met start vanaf 10 weken en een tweede vaccinatie minimaal 2 maanden later is mogelijk, bijvoorbeeld voor reizen.
- Maternale vaccinatie beschermt tegen kinkhoest, tetanus en difterie. De vaccinatie op 2 maanden is vooral belangrijk voor kinkhoestpreventie.
- Het advies om pas rond 2 maanden te starten met babyzwemmen heeft te maken met het risico op snelle afkoeling bij jongere baby's.
Specifieke ziekten en vaccinatie:
- Pneumokokken: Goede groepsimmuniteit.
- Hepatitis B: Jonge zuigelingen van niet-drager moeders lopen nauwelijks risico. Vaccinatie is zinvol voor levenslange bescherming. Kinderen van Hepatitis B-drager moeders starten met RVP bij 2 maanden.
- Polio: Komt niet meer voor in Europa.
- Hib-ziekten: Sinds de invoering van de vaccinatie veel minder voorkomend.
Kinkhoest bij moeder voor de bevalling:
- Indien de kinkhoestinfectie bij de moeder al langer bestond, is het kind waarschijnlijk beschermd en kan het 3-5-11-schema gevolgd worden.
- Bij recente infectie vlak voor de bevalling is bescherming mogelijk niet optimaal, en kan een 2-3-5-11-schema aangewezen zijn. Overleg met de GGD is dan raadzaam.
- Bij vermoeden van kinkhoest bij de moeder zonder laboratoriumonderzoek, wordt uit voorzorg het 2-3-5-11-schema geadviseerd.
- Een kinkhoestvaccinatie 8 weken voor de bevalling biedt bescherming aan het kind.
Bijzondere situaties en schema's:
- Kinderen met aangeboren aandoeningen die het immuunsysteem beïnvloeden, ernstig dysmatuur geboren kinderen, of kinderen met hart- en/of longaandoeningen, kunnen een aangepast schema nodig hebben. Overleg met de behandelend kinderarts is dan essentieel.
- Het 3-5-11-schema is minder flexibel dan het 2-3-5-11-schema. Een start van het 3-5-11-schema op 4 maanden wordt een 4-6-12-maanden schema, wat mogelijk minder goede bescherming biedt.
- Een te kort interval tussen vaccinaties is niet wenselijk.
- Maternale immunosuppressieve medicatie tijdens de zwangerschap kan de effectiviteit van vaccinaties beïnvloeden.
- Lokale corticosteroïden (pufjes, zalven) onderdrukken het immuunsysteem van de moeder niet zodanig dat reacties op vaccins worden beïnvloed.
- Bij verdenking op een allergie voor vaccinaties, kan na de vaccinatie observatie plaatsvinden. Er zijn geen antibiotica-resten in het vaccin.
- Vaders die chronisch drager zijn van het hepatitis B virus, kunnen hun baby gewoon knuffelen zonder angst voor besmetting.
tags: #antistoffen #bof #in #moedermelk