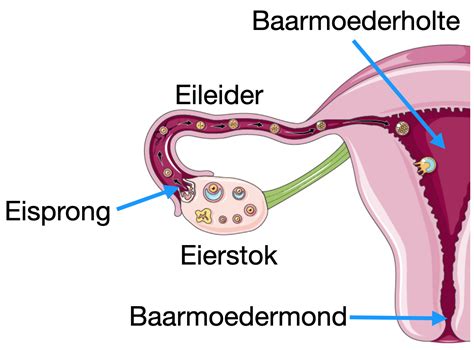
Een buitenbaarmoederlijke zwangerschap (ook wel extra-uteriene zwangerschap genoemd) is een zwangerschap waarbij de bevruchte eicel zich buiten de baarmoeder (uterus) innestelt en begint te groeien. Dit gebeurt meestal in één van de eileiders, maar kan ook voorkomen in de eierstokken, baarmoederhals of buikholte. Aangezien alleen de baarmoeder de ruimte en voedingsstoffen kan bieden die nodig zijn voor de ontwikkeling van een embryo, kan een buitenbaarmoederlijke zwangerschap zich niet verder ontwikkelen tot een levensvatbare baby en vormt het een potentieel levensbedreigende situatie voor de moeder.
Hoe ontstaat een buitenbaarmoederlijke zwangerschap?
Bij een normale zwangerschap reist de bevruchte eicel via de eileider naar de baarmoeder om zich daar in te nestelen. Een buitenbaarmoederlijke zwangerschap ontstaat wanneer dit transport wordt belemmerd. In ongeveer 95-98% van de gevallen nestelt het vruchtje zich in de eileider. Andere, zeldzamere locaties zijn de baarmoederhals, eierstokken of buikholte.
Er zijn verschillende factoren die het risico op een buitenbaarmoederlijke zwangerschap kunnen verhogen:
Risicofactoren
- Eerdere bekkenontstekingen: Ontstekingen in het bekken, zoals die veroorzaakt kunnen worden door soa's (chlamydia, gonorroe), kunnen de eileiders beschadigen, vernauwen of verklevingen veroorzaken, waardoor de doorgang van de eicel wordt belemmerd.
- Eerdere buitenbaarmoederlijke zwangerschap: Vrouwen die eerder een buitenbaarmoederlijke zwangerschap hebben gehad, hebben een verhoogd risico (ongeveer 12%) op herhaling.
- Chirurgische ingrepen: Operaties aan de eileiders of andere delen van het bekken of de buik kunnen littekenweefsel achterlaten dat de normale doorgang van de eicel kan belemmeren.
- Endometriose: Hierbij groeit baarmoederslijmvliesweefsel buiten de baarmoeder, wat kan leiden tot verklevingen en ontstekingen die de eileiders beïnvloeden.
- Gebruik van een spiraaltje: Hoewel een spiraaltje over het algemeen een effectief anticonceptiemiddel is, kan het in zeldzame gevallen een ontsteking in de baarmoeder veroorzaken die zich kan uitbreiden naar de eileiders, wat de beweging van de eicel kan vertragen.
- Vruchtbaarheidsbehandelingen: Behandelingen zoals in-vitrofertilisatie (IVF) kunnen het risico op een buitenbaarmoederlijke zwangerschap licht verhogen. Bij IVF-patiënten is er ook een kleine kans op een heterotopische zwangerschap, waarbij er tegelijkertijd een intra-uteriene en een buitenbaarmoederlijke zwangerschap optreedt.
- Leeftijd: Vrouwen boven de 35 jaar hebben een iets verhoogd risico.
- Roken: Roken kan de functie van de eileiders negatief beïnvloeden.
- Verminderde vruchtbaarheid: Vrouwen met vruchtbaarheidsproblemen kunnen een verhoogd risico hebben.
Het is belangrijk op te merken dat in veel gevallen de precieze oorzaak van een buitenbaarmoederlijke zwangerschap niet duidelijk is, en het kan ook voorkomen bij vrouwen zonder bekende risicofactoren.
Hoe vaak komt het voor?
Ongeveer 1,5 tot 2% van alle zwangerschappen zijn buitenbaarmoederlijk. Dit betekent dat op elke 100 zwangerschappen er ongeveer één buitenbaarmoederlijk is. De meeste buitenbaarmoederlijke zwangerschappen treden op bij vrouwen tussen de 25 en 34 jaar.
Wat zijn de symptomen van een buitenbaarmoederlijke zwangerschap?
De symptomen van een buitenbaarmoederlijke zwangerschap kunnen variëren en ontwikkelen zich meestal tussen de vierde en twaalfde week van de zwangerschap, met een piek rond de 7e tot 8e week. Het is belangrijk om te weten dat de vroege symptomen erg kunnen lijken op die van een normale zwangerschap, wat de diagnose kan bemoeilijken.
Vroege symptomen
- Uitblijven van de menstruatie
- Een positieve zwangerschapstest (twee streepjes)
- Vermoeidheid
- Gevoelige borsten
- Lichte misselijkheid
- Lichte buikpijn, vaak aan één kant
- Licht vaginaal bloedverlies (dit kan lijken op een normale menstruatie)
Juist omdat deze symptomen ook bij een normale zwangerschap kunnen voorkomen, is het belangrijk om alert te zijn op veranderingen en bij twijfel medisch advies in te winnen.
Ernstigere symptomen (spoedgeval)
Naarmate de zwangerschap vordert, kunnen de symptomen ernstiger worden, vooral als de eileider dreigt te scheuren. Dit kan leiden tot hevige interne bloedingen en vereist onmiddellijke medische aandacht.
- Plotselinge, hevige pijn in de onderbuik of bekken: Deze pijn kan constant zijn, in tegenstelling tot menstruatiekrampen die vaak in golven komen en gaan. De pijn kan scherp en stekend zijn.
- Pijn in de schouder: Dit kan wijzen op bloed in de buikholte dat de middenrifzenuwen irriteert.
- Duizeligheid of flauwvallen: Dit kan een teken zijn van bloedverlies en een lage bloeddruk.
- Bleke huid, koud zweet, snelle hartslag: Dit zijn tekenen van shock als gevolg van ernstig bloedverlies.
- Misselijkheid en braken
- Ongemak bij het plassen of poepen
Als u een combinatie van deze symptomen ervaart, neem dan onmiddellijk contact op met uw arts of ga naar de spoedeisende hulp.
Diagnose van een buitenbaarmoederlijke zwangerschap
Om een buitenbaarmoederlijke zwangerschap vast te stellen, zal een arts een combinatie van methoden gebruiken:
Medische geschiedenis en lichamelijk onderzoek
De arts zal vragen stellen over uw symptomen, menstruatiecyclus en eerdere zwangerschappen of gynaecologische problemen. Een lichamelijk onderzoek kan helpen om pijnlijke gebieden te identificeren.
Zwangerschapstest
Een zwangerschapstest, meestal via een bloedafname om de hoeveelheid van het zwangerschapshormoon hCG (humaan choriongonadotrofine) te meten, is essentieel. Bij een normale zwangerschap verdubbelt de hCG-waarde ongeveer elke twee dagen in de vroege weken. Bij een buitenbaarmoederlijke zwangerschap stijgt de hCG-waarde vaak langzamer of blijft deze achter bij de verwachte waarden.
Echoscopie
Een transvaginale echoscopie is de meest gebruikte methode om de locatie van de zwangerschap te bepalen. Hierbij wordt een kleine sonde via de vagina ingebracht om beelden van de baarmoeder en eileiders te verkrijgen. Met deze echo kan de arts zien of er een vruchtzakje in de baarmoeder aanwezig is. Als er geen vruchtzakje in de baarmoeder wordt gevonden, maar de hCG-waarde wel wijst op een zwangerschap, is er een sterk vermoeden van een buitenbaarmoederlijke zwangerschap.
Laparoscopie
In sommige gevallen, vooral als de diagnose niet duidelijk is na een echo, kan een laparoscopie worden uitgevoerd. Dit is een minimaal invasieve chirurgische procedure waarbij via een klein sneetje in de buik een dunne, flexibele buis met een camera wordt ingebracht om de organen in het bekken en de buikholte direct te bekijken.
Behandeling van een buitenbaarmoederlijke zwangerschap
Een buitenbaarmoederlijke zwangerschap kan niet vanzelf genezen en kan niet naar de baarmoeder worden verplaatst. De behandeling is gericht op het beëindigen van de zwangerschap om levensbedreigende complicaties te voorkomen en, indien mogelijk, de vruchtbaarheid te behouden.
Medicatie
Als de buitenbaarmoederlijke zwangerschap vroeg wordt ontdekt, er weinig zwangerschapshormoon (hCG) wordt gemeten (meestal onder de 5.000 eenheden) en de eileider nog niet gescheurd is, kan behandeling met medicatie mogelijk zijn. Het meest gebruikte medicijn is methotrexaat. Dit medicijn stopt de groei van de cellen van het embryo, waardoor de zwangerschap wordt beëindigd. Het lichaam absorbeert het zwangerschapsweefsel vervolgens vanzelf. Deze behandeling vereist regelmatige controles van de hCG-waarde om de effectiviteit te monitoren. Bijwerkingen kunnen misselijkheid, braken en buikpijn zijn.
Chirurgie
Wanneer de situatie ernstiger is, de eileider is gescheurd, er hevige klachten zijn, of de zwangerschap verder gevorderd is, is een chirurgische ingreep noodzakelijk. De meest voorkomende chirurgische ingreep is een laparoscopie (kijkoperatie). Hierbij wordt het zwangerschapsweefsel verwijderd. Afhankelijk van de schade kan de chirurg proberen de eileider te herstellen (eileidersparende operatie) of is het noodzakelijk om de gehele eileider te verwijderen (salpingectomie). In zeldzame, ernstige gevallen kan een grotere incisie in de buik (laparotomie) nodig zijn.

Herstel en vruchtbaarheid na een buitenbaarmoederlijke zwangerschap
Veel vrouwen kunnen na een buitenbaarmoederlijke zwangerschap opnieuw zwanger worden, zelfs als een eileider is verwijderd. De andere eileider kan de bevruchting vaak nog steeds opvangen. Echter, het risico op herhaling is iets groter.
Het is belangrijk om na een buitenbaarmoederlijke zwangerschap goed te luisteren naar het lichaam en, bij een volgende zwangerschap, vroegtijdig een echo te laten maken om de locatie van de zwangerschap te controleren.
Artsen adviseren na een buitenbaarmoederlijke zwangerschap vaak om niet direct een koperspiraaltje als anticonceptie te gebruiken, vanwege het verhoogde risico op een nieuwe buitenbaarmoederlijke zwangerschap.
Emotionele ondersteuning
Een buitenbaarmoederlijke zwangerschap kan lichamelijk en psychisch een zware belasting zijn. Het verlies van een zwangerschap, de medische ingrepen en de onzekerheid over toekomstige vruchtbaarheid kunnen leiden tot verdriet, angst en rouw. Het is belangrijk om uzelf en uw partner de tijd te geven om te herstellen en te rouwen. Praten met vertrouwenspersonen, steungroepen of professionele hulpverleners kan hierbij ondersteunen.
Mijn gemiste miskraam & biochemische zwangerschap | Vera Camilla
tags: #buitenbaarmoederlijke #zwangerschap #poistieve #testken