Zwangerschapsdiabetes: een overzicht
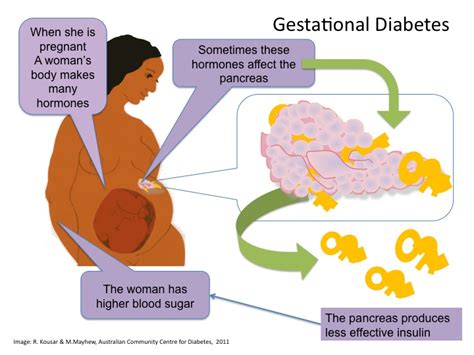
Zwangerschapsdiabetes is een aandoening die zwangere vrouwen treft en wordt gekenmerkt door een verhoogde bloedsuikerspiegel die voor het eerst wordt vastgesteld tijdens de zwangerschap. Als deze aandoening niet behandeld wordt, kan de hoge bloedsuikerspiegel zowel de moeder als de baby negatief beïnvloeden.
In sommige gevallen kan zwangerschapsdiabetes beheerst worden door een gezonde voeding, regelmatige lichaamsbeweging en een actieve levensstijl. Er worden twee soorten zwangerschapsdiabetes onderscheiden: klasse A1 en klasse A2. Vrouwen met klasse A1 kunnen de diabetes onder controle houden door gezonde eetgewoonten en fit te blijven. In de meeste gevallen verdwijnt zwangerschapsdiabetes na de bevalling, maar er bestaat een kans dat het de gezondheid van de baby beïnvloedt.
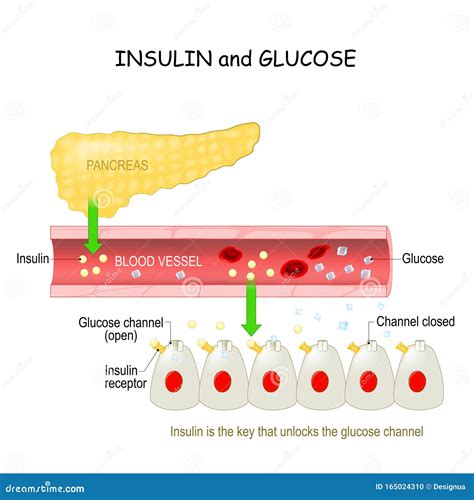
Veel vrouwen vertonen geen opvallende symptomen of tekenen van zwangerschapsdiabetes. Wanneer iemand eet, geven speciale cellen in de pancreas een hormoon af dat insuline heet. Dit hormoon helpt glucose, een vorm van suiker, vanuit het bloed naar de lichaamscellen te transporteren. Tijdens de zwangerschap scheidt de placenta hormonen af die een ophoping van glucose in het bloed kunnen veroorzaken. De pancreas kan dan extra insuline produceren om deze ophoping te controleren.
Zwangerschapsdiabetes kan elke zwangere vrouw overkomen, hoewel sommigen er vatbaarder voor zijn dan anderen. Indien zwangerschapsdiabetes niet onder controle wordt gehouden of onbehandeld blijft, kan dit diverse problemen veroorzaken voor zowel de moeder als de baby.
Risico's en complicaties van zwangerschapsdiabetes
Zwangerschapsdiabetes verhoogt het risico op hoge bloeddruk, wat kan leiden tot preeclampsie. Vrouwen die zwangerschapsdiabetes ontwikkelen tijdens één zwangerschap, hebben een verhoogde kans om dit opnieuw te ervaren in een volgende zwangerschap. Een hoge bloedsuikerspiegel kan ook leiden tot een vroegtijdige bevalling. Sommige baby's kunnen kort na de geboorte last krijgen van hypoglykemie, een te lage bloedsuikerspiegel.
Aangezien er geen garantie is dat zwangerschapsdiabetes volledig voorkomen kan worden, is het raadzaam om tijdens de zwangerschap een gezonde levensstijl te handhaven. Gezonde voedingsmiddelen die rijk zijn aan vezels en arm aan calorieën en vet worden aanbevolen. Gewichtsverlies tijdens de zwangerschap wordt als gezond en normaal beschouwd.
Zwangerschapsdiabetes ontwikkelt zich meestal in de tweede helft van de zwangerschap, tussen de 24e en 28e week. De diagnose wordt gesteld met behulp van een orale glucosetolerantietest (OGTT), waarbij de bloedsuikerspiegel na het drinken van een suikerhoudende drank wordt gemeten. Soms wordt de bloedsuikerspiegel gedurende meerdere uren gecontroleerd.
Indien een gezond dieet en regelmatige lichaamsbeweging onvoldoende effect hebben, kan de arts insuline-injecties voorschrijven om de bloedsuikerspiegel te verlagen.
Zwangerschapsdiabetes en bestaande diabetes
Het is belangrijk te benadrukken dat zwangerschapsdiabetes niet primair door het dieet wordt veroorzaakt. Een ongezond dieet en gebrek aan beweging kunnen echter wel de kans op een hoge bloedsuikerspiegel vergroten. Zwangerschapsdiabetes is een tijdelijke vorm van diabetes die tijdens de zwangerschap ontstaat. Het lichaam produceert dan minder insuline of de lichaamscellen reageren minder goed op insuline, mede door de zwangerschapshormonen.
Vrouwen die reeds lijden aan diabetes type 1 of diabetes type 2 vóór de zwangerschap, hebben specifieke zorg nodig. Een goede voorbereiding en intensieve controle voorafgaand aan en tijdens de zwangerschap zijn cruciaal. Het is aan te raden om al een half jaar tot een jaar vóór de gewenste zwangerschap te overleggen met de behandelend arts en diabetesverpleegkundige. Dit is van belang omdat de ontwikkeling van de belangrijkste organen van het embryo al vroeg in de zwangerschap plaatsvindt, soms nog voordat de vrouw weet dat ze zwanger is.
Bij vrouwen met reeds bestaande diabetes wordt het HbA1c-gehalte vaker gecontroleerd. Bij diabetes type 1 wordt ook de schildklierfunctie onderzocht. Zwangere vrouwen met diabetes staan onder controle van de gynaecoloog, die extra aandacht besteedt aan de groei van de baby.
Medicatie bij diabetes tijdens de zwangerschap
Vrouwen met diabetes type 1 gebruiken altijd insuline. De meeste vrouwen met diabetes type 2 starten al voor de zwangerschap met insuline. De benodigde hoeveelheid insuline kan tijdens de zwangerschap variëren: in de eerste drie maanden is vaak minder insuline nodig, terwijl later in de zwangerschap de behoefte kan toenemen door verminderde gevoeligheid voor insuline. Het is niet ongebruikelijk om aan het einde van de zwangerschap twee tot drie keer zoveel insuline te gebruiken als vóór de zwangerschap.
Vanwege de schommelingen in de bloedglucosewaarden tijdens de zwangerschap, kan het gebruik van een continue glucosemeter of realtime glucosemeter handig zijn. Deze hulpmiddelen bieden een beter inzicht in de glucosewaarden, zowel voor als na de maaltijden.
Gevolgen van diabetes in de zwangerschap voor de foetus
Diabetes tijdens de zwangerschap brengt extra risico's met zich mee voor zowel moeder als kind. Hoge bloedglucosewaarden verhogen de kans op een zwaar kind bij de geboorte (macrosomie), wat de bevalling bemoeilijkt. Hierdoor krijgen vrouwen met diabetes vaker een ingeleide bevalling of een keizersnede.
Er zijn diverse potentiële complicaties:
- Overlijden van de baby in de baarmoeder.
- Ontwikkeling van hoge bloeddruk en zwangerschapsvergiftiging (preeclampsie), met name bij diabetes type 1.
- Verergering van oogproblemen (retinopathie), vooral als deze reeds aanwezig waren vóór de zwangerschap.
- Bij reeds bestaande diabetes (type 1 of 2) is er een verhoogd risico op aangeboren afwijkingen, zoals een open ruggetje of hartafwijkingen, vooral als de bloedglucosewaarden niet optimaal gereguleerd zijn in de eerste 10 weken van de zwangerschap.
Een uitgebreide echo tussen de 18e en 20e zwangerschapsweek kan helpen bij het opsporen van eventuele afwijkingen bij de baby.
Risico's van specifieke medicatie
Sommige medicijnen die gebruikt worden voor diabetes, hoge bloeddruk of een te hoog cholesterol zijn mogelijk schadelijk voor de foetus of de veiligheid ervan is onbekend. Medicijnen zoals gliclazide en ACE-remmers (bijvoorbeeld ramipril) worden over het algemeen niet aanbevolen tijdens de zwangerschap. In een casus werd een zwangere vrouw behandeld met gliclazide en ramipril in de eerste 16 weken van de zwangerschap. Hoewel de baby geen afwijkingen vertoonde, wordt dit niet beschouwd als een bewijs voor de onvoorwaardelijke veiligheid van deze medicijnen tijdens de zwangerschap.
Medicijnen zoals metformine worden in sommige aanbevelingen voorgesteld als eerstekeuzemiddel bij zwangerschapsdiabetes, omdat het oraal kan worden ingenomen en goedkoper is dan insuline. De langetermijneffecten van metformine op kinderen die in utero werden blootgesteld, worden nog onderzocht. Glibenclamide geniet bij hypoglykemiërende sulfamiden de voorkeur, maar er zijn onvoldoende gegevens over andere sulfamiden.
Vrouwen met diabetes type 2 die geen insuline willen of kunnen spuiten, kunnen metformine voorgeschreven krijgen. Als dit onvoldoende helpt of niet wordt verdragen, kan de internist een ander medicijn voorschrijven, waarbij de arts de mogelijke risico's voor het kind afweegt.
Complicaties: Zwangerschapsdiabetes (GDM) - Kraamzorg | @LevelUpRN
Vooruitzichten en preventie
Diabetes is een chronische ziekte die niet te genezen is, maar wel goed behandeld kan worden. Tijdens de zwangerschap is extra controle noodzakelijk omdat zwangerschapshormonen schommelingen in de bloedsuikerspiegel kunnen veroorzaken, wat gevolgen kan hebben voor de gezondheid van de ongeboren baby.
Alle vrouwen met diabetes, type 1 of 2, bevallen in het ziekenhuis. Vaak wordt de bevalling rond week 38 ingeleid, soms eerder indien nodig voor de gezondheid van moeder of kind. Bij vrouwen met diabetes wordt vaker een keizersnede uitgevoerd.
Wat u zelf kunt doen
U bent zelf de belangrijkste behandelaar van uw diabetes. Het consequent meten van uw bloedsuikerspiegel, het correct toedienen van insuline, en aandacht besteden aan uw voeding en lichaamsbeweging zijn essentieel. Tijdens de zwangerschap doet u dit niet alleen voor uzelf, maar ook voor de gezondheid van uw baby.
Een gezonde levensstijl met goede voeding en voldoende beweging is cruciaal, zowel voor, tijdens als na de zwangerschap. Het streven naar een gezond gewicht na de bevalling en periode van borstvoeding wordt aanbevolen. Het is raadzaam om 6-8 weken na de bevalling nuchter uw glucose te laten controleren bij de huisarts of internist.
Kinderen van moeders met diabetes type 1 hebben een iets groter risico om zelf diabetes type 1 te ontwikkelen. Kinderen van moeders met diabetes type 2 hebben een hogere kans om diabetes type 2 te ontwikkelen. Gewicht is naast erfelijkheid een belangrijke risicofactor voor diabetes type 2.
Wetenschappers onderzoeken voortdurend manieren om het risico op zwangerschapsdiabetes te verkleinen en de behandeling ervan te verbeteren, bijvoorbeeld met behulp van medicatie in pilvorm.
Gevolgen voor het kind
Zwangerschapsdiabetes kan gevolgen hebben voor het kind, maar deze zijn minder ernstig bij een goede behandeling. Mogelijke gevolgen zijn:
- Een extra groot kind, wat de bevalling bemoeilijkt.
- Te lage glucosewaarden na de bevalling (hypoglykemie), wat controle en eventueel extra voeding of een infuus vereist.
- Een verhoogde kans op geelzucht, wat meestal goed behandelbaar is.
- Op latere leeftijd een grotere kans op het ontwikkelen van diabetes type 2, overgewicht en hart- en vaatziekten.
- Een tweemaal zo grote kans op het ontwikkelen van diabetes type 1 bij kinderen van ouders met zwangerschapsdiabetes, zo blijkt uit onderzoek.
De zorgverleners houden de gezondheid van het kind tijdens de zwangerschap en bevalling nauwlettend in de gaten. Indien u zich zorgen maakt, is het belangrijk dit te bespreken met uw gynaecoloog of verloskundige.