Een buitenbaarmoederlijke zwangerschap, ook wel extra-uteriene graviditeit (EUG) genoemd, is een zwangerschap die zich buiten de baarmoederholte ontwikkelt. In de overgrote meerderheid van de gevallen (ongeveer 95%) vindt deze innesteling plaats in de eileider. In zeldzame gevallen kan de bevruchte eicel zich elders in de buikholte nestelen, of zelfs in de eierstok.
Dit gebeurt bij minder dan 1 op de 100 zwangerschappen. Wanneer een zwangerschap zich buiten de baarmoederholte ontwikkelt, kan deze zich niet tot een levensvatbare baby ontwikkelen. Het zwangerschapsweefsel heeft buiten de baarmoeder niet genoeg ruimte om te groeien, en het is niet mogelijk om de bevruchte eicel naar de baarmoeder te verplaatsen.
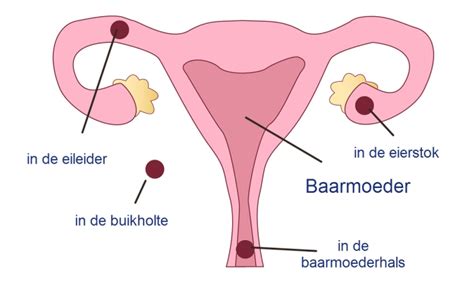
Oorzaken van een Buitenbaarmoederlijke Zwangerschap
Hoewel de precieze oorzaak niet altijd duidelijk is, komt een buitenbaarmoederlijke zwangerschap vaker voor wanneer de eileiders beschadigd zijn. Dit kan het gevolg zijn van:
- Ontstekingen aan de eileiders.
- Eerdere operaties aan de eileiders.
- Langdurige onvruchtbaarheid.
- IVF-behandelingen.
- Verklevingen in de buikholte.
- Endometriose.
Vrouwen die zwanger zijn geworden na sterilisatie of met een spiraaltje hebben ook een verhoogde kans op een buitenbaarmoederlijke zwangerschap.
Klachten bij een Buitenbaarmoederlijke Zwangerschap
Aanvankelijk hoeft u geen klachten te hebben. Klachten treden meestal op tussen de 5e en de 12e week van de zwangerschap, afhankelijk van de plaats waar de bevruchte eicel zich ingenesteld heeft. Mogelijke klachten zijn:
- Wisselende buikpijn, vaak aan de kant waar de buitenbaarmoederlijke zwangerschap zich bevindt.
- Vaginaal bloedverlies.
- Een abnormale of late menstruatie.
In sommige gevallen, met name wanneer de eileider scheurt, kunnen er plotseling hevige klachten ontstaan. Dit is een ernstige situatie waarbij veel bloed in de buikholte terechtkomt. Symptomen hiervan kunnen zijn:
- Acute, hevige buikpijn, soms met schouderpijn.
- Loze aandrang van ontlasting.
- Shockverschijnselen, zoals misselijkheid, braken, een snelle pols, transpireren en flauwvallen.
Het is cruciaal om direct medische hulp in te schakelen als u dergelijke heftige klachten ervaart. Zorg ervoor dat u iemand kunt bellen om u te helpen.
Diagnose
Uw huisarts zal, op basis van uw klachten, onderzoeken of u zwanger bent met een urinetest. Als de test positief is, wordt u meestal doorverwezen naar een gynaecoloog of echoscopist.
Echoscopie
Met een vaginale (inwendige) echo kan de gynaecoloog proberen te zien of het vruchtje zich in de baarmoeder bevindt. In het begin van de zwangerschap is dit onderzoek vaak de enige manier om dit te beoordelen.
Bloedonderzoek
Wanneer er op de echo geen duidelijke zwangerschap in de baarmoeder wordt gezien, wordt het zwangerschapshormoon hCG (humaan chorion gonadotrofinehormoon) in het bloed bepaald. Een verhoogde waarde in combinatie met het uitblijven van een intra-uteriene zwangerschap op de echo, verhoogt de verdenking op een buitenbaarmoederlijke zwangerschap.
De waarde van het hCG-hormoon kan ook wekelijks worden gecontroleerd om de voortgang te volgen, vooral bij een afwachtend beleid of na een behandeling.
Behandeling
Een buitenbaarmoederlijke zwangerschap kan nooit voldragen worden en moet gestopt worden. De behandeling hangt af van de klachten, de locatie van de zwangerschap en de waarde van het hCG in het bloed.
1. Afwachtend Beleid
In milde gevallen, met een lage hCG-waarde en weinig klachten, kan ervoor worden gekozen om af te wachten of het lichaam het zwangerschapsweefsel zelf opruimt. Dit wordt nauwlettend gevolgd met regelmatige bloedcontroles van het hCG.
2. Medicatie (Methotrexaat)
Een injectie met het medicijn methotrexaat kan de groei van de zwangerschap stoppen. Deze behandeling wordt meestal poliklinisch uitgevoerd en heeft doorgaans geen nadelige gevolgen voor toekomstige vruchtbaarheid of zwangerschappen.
- Toediening: U krijgt een injectie in de spier. De dag na de injectie wordt vaak geadviseerd om een tablet foliumzuur in te nemen.
- Bijwerkingen: Mogelijke bijwerkingen zijn tijdelijke irritatie van mond en ogen, en maag-darmklachten. Deze verdwijnen meestal binnen een week.
- Belangrijke voorzorgsmaatregelen:
- Gebruik geen aspirine en NSAID's (zoals ibuprofen, diclofenac). Paracetamol mag wel.
- Vermijd alcohol, direct zonlicht en drink veel water.
- Houd rekening met de uitscheiding van methotrexaat via urine en ontlasting; maak het toilet dagelijks schoon (zonder bleekmiddel).
- Het is belangrijk om de eerste 3 maanden na behandeling niet zwanger te worden.
- Controle: De hCG-waarde wordt na de behandeling opnieuw bepaald om te zien of deze voldoende gedaald is. Soms is een tweede kuur nodig.
3. Operatieve Behandeling
In veel gevallen is een operatie de aangewezen behandeling. Dit kan plaatsvinden via een kijkoperatie (laparoscopie) of, in minder voorkomende gevallen, via een bikinisnede (laparotomie).
Kijkoperatie (Laparoscopie)
Bij een laparoscopie maakt de gynaecoloog kleine sneetjes in de buikwand. Via deze sneetjes worden een laparoscoop (een dunne buis met een camera) en instrumenten ingebracht. De buik wordt gevuld met koolzuurgas om ruimte te creëren voor een goed zicht op de organen.
- Verwijdering: Meestal wordt de eileider met het zwangerschapsweefsel verwijderd. Soms kan de eileider geopend worden om de zwangerschap te verwijderen, waarbij de eileider behouden blijft.
- Risico's: Zoals bij elke operatie zijn er risico's zoals nabloeding, infectie, beschadiging van darmen of urinewegen, en complicaties door de narcose.
- Na de operatie: U wordt na de ingreep goed bewaakt. U kunt nog enkele dagen bloedverlies hebben. Pijn, met name schouderpijn door het ingebrachte gas, kan voorkomen maar neemt geleidelijk af.
- Herstel: U kunt meestal dezelfde dag of de dag na de operatie naar huis. Volledig herstel duurt enkele weken.
- Nacontrole: Meestal niet nodig, tenzij er weefsel is onderzocht of als er specifieke redenen zijn.
Operatie via Bikinisnede (Laparotomie)
Deze methode wordt toegepast bij ernstigere gevallen, bijvoorbeeld als er veel bloedverlies is, verklevingen aanwezig zijn, of als een laparoscopie niet mogelijk is. De ingreep vindt plaats via een grotere snee in de buikwand.
Na de Behandeling en Toekomstige Zwangerschappen
Een buitenbaarmoederlijke zwangerschap kan lichamelijk en psychisch een zware belasting zijn. Het is belangrijk om de tijd te nemen voor herstel en verwerking.
Opnieuw Zwanger Worden
Na een buitenbaarmoederlijke zwangerschap is de kans op een spontane zwangerschap over het algemeen even groot als voorheen. Echter, het risico op een nieuwe buitenbaarmoederlijke zwangerschap is iets verhoogd (ongeveer 15-20%).
- Advies: Het wordt geadviseerd om minimaal één menstruatie af te wachten alvorens opnieuw zwanger te worden. Na behandeling met methotrexaat kan dit langer zijn (vraag uw gynaecoloog).
- Vroege Echo: Bij een volgende zwangerschap kan een vroege vaginale echo worden gemaakt (ongeveer 2 weken nadat de menstruatie had moeten beginnen) om vroegtijdig te bepalen of de innesteling in de baarmoeder plaatsvindt.
Emotionele Impact
Het verlies van een zwangerschap, de onzekerheid en de mogelijke impact op toekomstige vruchtbaarheid kunnen emotioneel zwaar zijn. Praat erover met uw partner, familie, vrienden of zoek steun bij organisaties zoals Stichting Freya.
Wanneer Contact Opnemen?
Neem direct contact op met het ziekenhuis (binnen 1 week na de ingreep) of uw huisarts (daarna) bij:
- Koorts (boven 38 graden).
- Heftig bloedverlies.
- Aanhoudende of toenemende buikpijn.
- Problemen met plassen.
- Roodheid, zwelling of wondinfectie van de operatiewondjes.
- Andere klachten waar u zich zorgen over maakt.
Buitenbaarmoederlijke zwangerschap: oorzaken, tekenen en symptomen, diagnose en behandeling.
tags: #nekpijn #buitenbaarmoederlijke #zwangerschap