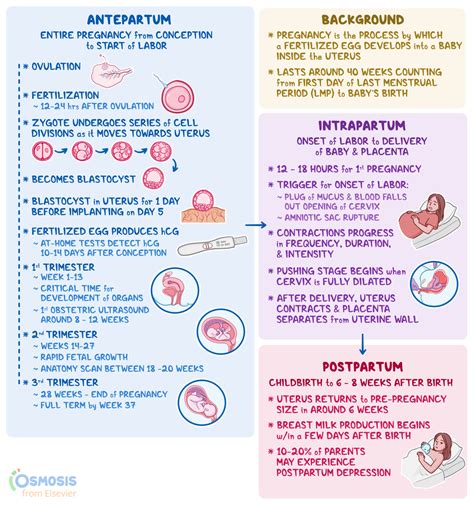
Inleiding tot Verloskundige Richtlijnen
Professionele richtlijnen spelen een cruciale rol in het waarborgen van de kwaliteit en consistentie van de zorgverlening binnen de verloskunde. In Nederland worden landelijke richtlijnen opgesteld door vooraanstaande organisaties zoals het KNOV (Koninklijke Nederlandse Organisatie van Verloskundigen), de NVOG (Nederlandse Vereniging voor Obstetrie en Gynaecologie) en de NVK (Nederlandse Vereniging voor Kindergeneeskunde). Deze richtlijnen zijn essentieel voor het verbeteren van de kwaliteit van de verloskundige zorg en bieden professionals handvatten voor hun dagelijkse praktijk.
Internationaal zijn er ook invloedrijke richtlijnen, zoals de NICE-richtlijnen uit het Verenigd Koninkrijk. De NICE-richtlijn 'Intrapartum care: care of healthy women and their babies during childbirth' biedt uitgebreide ondersteuning voor de praktijk van Nederlandse verloskundigen en besteedt veel aandacht aan verschillende vormen van pijnstilling tijdens de bevalling. Deze richtlijn richt zich op de zorg voor gezonde zwangeren en hun baby's tijdens de bevalling en de directe periode erna, met een focus op zwangerschappen die voldragen zijn (tussen 37 en 42 weken).
Zwangerschapsbegeleiding en Risicobeoordeling
Initiële Intake en Zwangerschapsduur
Bij de eerste intake van een zwangere bij haar verloskundig zorgverlener is het van belang om de zwangerschapsduur nauwkeurig in te schatten. Dit gebeurt doorgaans op basis van de datum van de eerste dag van de laatste menstruatie. De intake dient bij voorkeur plaats te vinden voor de 9e week van de amenorroeduur.
Gewenste Zwangerschap en Psychosociaal Welzijn
Een essentieel onderdeel van de intake is het nagaan of de zwangerschap gewenst is. Indien dit niet het geval is, dient de Leidraad huisartsenzorg bij onbedoelde zwangerschap te worden gevolgd. Daarnaast is er aandacht voor gezondheidsvaardigheden, taalbegrip en sociaal-economische positie, die van invloed kunnen zijn op verschillen in perinatale morbiditeit en mortaliteit. Het actieprogramma 'Kansrijke start' richt zich op zorg en ondersteuning van kwetsbare gezinnen om elk kind en zijn ouders/verzorgers een kansrijke start te bieden. Vanaf 1 juli 2022 zijn gemeenten verplicht om zwangeren en/of hun gezinnen in een kwetsbare situatie een Prenataal Huisbezoek door de jeugdgezondheidszorg (JGZ) aan te bieden.
(Co)morbiditeit en Verwijzing naar Gynaecoloog
Het is cruciaal om na te gaan of de zwangere relevante aandoeningen heeft, via anamnese of het medisch dossier. Indicaties voor begeleiding door de gynaecoloog kunnen, met mogelijke regionale verschillen, onder meer zijn: hyperthyreoïdie waarvoor zij medicatie gebruikt, TSH-receptorantistoffen, pre-existente hypertensie, en pre-existente diabetes type 1 en 2. Bij een voorgeschiedenis van pre-eclampsie/HELLP is vroegtijdige verwijzing in de zwangerschap geboden vanwege een verhoogd risico op ongunstige zwangerschapsuitkomsten.
Geneesmiddelengebruik en Leefregels
Het (chronisch) gebruik van geneesmiddelen dient geïnventariseerd te worden. Het gebruik van alcohol en drugs dient te worden gestopt, evenals roken (ook door huisgenoten of partner). Advies wordt gegeven voor voldoende lichamelijke beweging (minimaal 30 minuten per dag aaneengesloten). Zelfmedicatie wordt afgeraden; bij het stoppen of starten van geneesmiddelen dient eerst contact te worden opgenomen met de huisarts of apotheek. Paracetamol kan veilig worden gebruikt bij pijn en koorts, in de laagst effectieve dosering. Er wordt geadviseerd 1 dd 0,4-0,5 mg foliumzuur te gebruiken tot en met 10 weken amenorroeduur, en 10 microg vitamine D per dag. Goede handhygiëne is belangrijk ter preventie van cytomegalovirusinfectie. Tevens wordt extra aandacht voor mondhygiëne geadviseerd om tandvleesontsteking te voorkomen. Het dragen van handschoenen bij tuinieren of het verschonen van de kattenbak is ter preventie van toxoplasmose.

Voedingsadviezen
Voor actuele voedingsadviezen wordt verwezen naar Voedingscentrum.nl en de app ZwangerHap. Het gebruik van ongepasteuriseerde melkproducten en producten die langdurig gekoeld bewaard en zonder verhitting worden gegeten (zoals rauwe en gerookte vis, voorverpakte salades, softijs) dient te worden vermeden ter preventie van listeriose. Groenten moeten goed worden gewassen en rauw vlees moet worden vermeden.
Prenatale Screening en Diagnostiek
Mogelijkheden voor Prenatale Screening
De verloskundig zorgverlener bespreekt de mogelijkheid van prenatale screening, zoals de Niet Invasieve Prenatale Test (NIPT) en het Structureel Echoscopisch Onderzoek (SEO) op 13 en 20 weken, met de zwangere. Bij vrouwen met een verhoogd risico op pre-existente diabetes mellitus wordt een (niet-)nuchtere glucosemeting overwogen.
Specifieke Aandachtspunten en Aandoeningen
IJzersuppletie bij Zwangerschapsanemie
De frequentie van ijzersuppletie bij ijzergebreksanemie tijdens de zwangerschap is aangepast naar 2-7 keer per week 1 tablet (200 mg). Hoewel het bepalen van ferritine in het eerste trimester een lage ferritinewaarde kan voorspellen, wordt dit vanuit gezondheidszorgperspectief als een grote kostenpost gezien. Standaard wordt rond de 30 weken zwangerschap het Hb bepaald, wat voldoende tijd biedt om bij een aanwezige anemie een behandeling te starten. Intermitterende ijzersuppletie (2-7 keer per week) wordt aanbevolen omdat dit even effectief is als dagelijkse suppletie in termen van Hb-gehalte en gunstiger is qua bijwerkingen. De voorkeur gaat op basis van ervaring, kosten en bijwerkingen uit naar ferrofumaraat (tablet). Eenmaal genormaliseerd Hb, dient de ijzersuppletie nog 6 weken voortgezet te worden ter aanvulling van de ijzerreserves. Een optimale Hb-waarde bij de bevalling is ideaal.

Borstvoeding Bevorderen
Er is informatie toegevoegd over (niet-)medicamenteuze middelen om de borstvoeding te bevorderen.
Huilgedrag en Gastro-oesofageale Reflux (GORZ)
De informatie over normaal huilgedrag en gastro-oesofageale reflux (GORZ) bij de pasgeborene is uitgebreid en geactualiseerd.
Alertheid op Pre-eclampsie en HELLP
Bij zwangeren met bovenbuikpijn, hoofdpijn, visusklachten, oedeem en/of algehele malaise dient alertheid te zijn op pre-eclampsie en HELLP.
Bekken(gordel)pijn en Rugpijn
Er wordt overwogen bekkenfysio-/bekkenoefentherapie aan te bieden bij bekken(gordel)pijn of bij rugpijn die nieuw ontstaat tijdens de zwangerschap. Fysio-/oefentherapie lijkt pijnvermindering en een verbeterd functioneren te bewerkstelligen. De kosten van fysiotherapie worden vaak vergoed vanuit de aanvullende verzekering. Ook post partum kan bekkenfysio-/bekkenoefentherapie worden overwogen wanneer herstel stagneert, hoewel de effectiviteit hierbij mogelijk minder uitgesproken is.
Psychische Klachten tijdens de Zwangerschap
Indien een vrouw al voor de zwangerschap een antidepressivum gebruikte, dient nagegaan te worden of dit veilig te gebruiken is tijdens de zwangerschap/lactatie. De meest gebruikte middelen (SSRIs) kunnen doorgaans veilig worden gebruikt. Er dient in overleg met de vrouw en haar behandelaar een zorgvuldige afweging te worden gemaakt of medicatieaanpassing nodig is. Vrouwen met een depressie, een voorgeschiedenis van depressie, eerstegraads verwanten met depressie, of aanwijzingen voor een actuele depressie, kunnen worden verwezen naar de ‘psychiatrie, obstetrie, en pediatrie’(POP)-poli. Deze poli biedt hulp aan vrouwen met psychische klachten voor, tijdens en/of na de zwangerschap. Ook bij risicozwangerschappen van verslaafde vrouwen, psychiatrische patiënten en verstandelijk gehandicapten wordt een verwijzing naar de POP-poli aangeraden.
Corticosteroïden en Infecties
Het gebruik van klasse 3 en 4-corticosteroïden dient te worden voorkomen vanwege een theoretische kans op intra-uteriene groeivertraging en bijnierschorsinsufficiëntie bij de pasgeborene.
Urineweginfecties en Groep B-Streptokokken (GBS)
Urineweginfecties komen tijdens de zwangerschap vaker voor; het beleid wijkt af van dat buiten de zwangerschap. Indien Groep B-Streptokokken (GBS) in de urine zijn gevonden, informeert de huisarts de verloskundig hulpverlener. Patiënten wordt geadviseerd dit actief te melden, omdat behandeling met intraveneuze antibiotische profylaxe tijdens de partus geïndiceerd kan zijn. De consensus is dat de keuze tot GBS-profylaxe door de zwangere kan worden genomen nadat de voor- en nadelen zijn besproken. Het belangrijkste voordeel van profylaxe is de reductie van de kans op GBS-ziekte bij het kind, hoewel dit ook kan leiden tot ziekenhuisopname van de moeder en een kleine kans op overgevoeligheidsreacties op antibiotica.
Screening op GBS-kolonisatie is geïndiceerd bij risicofactoren voor een early-onset neonatale infectie, zoals dreigende vroeggeboorte en vroegtijdig gebroken vliezen zonder weeënactiviteit (PROM). Ook bij een vrouw met GBS-kolonisatie in een voorgaande zwangerschap is screening zinvol. Een voorgaand kind met een early-onset neonatale sepsis/meningitis zonder gedocumenteerde verwekker kan eveneens een indicatie zijn voor screening.
Virusinfecties en Andere Infecties
Voor informatie over virusinfecties, toxoplasmose en listeriose wordt verwezen naar de NHG-Standaard Preconceptiezorg. Infecties zoals rubellavirus, varicellazostervirus en parvovirus-B19 doorgemaakt voor de 20e zwangerschapsweek kunnen foetale afwijkingen veroorzaken. In bepaalde situaties wordt het bloedonderzoek in het eerste trimester aangevuld met onderzoek naar (antistoffen tegen) deze infecties. Een cytomegalovirusinfectie kan tijdens de gehele zwangerschap leiden tot foetale afwijkingen.
NICE Richtlijnen en Verloskundige Zorg
NICE Richtlijn Intrapartum Care
De NICE-richtlijn 'Intrapartum care: care of healthy women and their babies during childbirth' behandelt de zorg voor gezonde zwangeren en hun baby's tijdens de bevalling en de directe postnatale periode. Deze richtlijn bevat aanbevelingen over keuzes rondom de geboorteplaats en zorg tijdens de bevalling, inclusief informatie over bevallen in water en waterbevallingen. NICE heeft ook richtlijnen opgesteld voor zwangeren met medische aandoeningen of complicaties en hun baby's, foetale monitoring tijdens de bevalling en keizersneden.
NICE Richtlijn Antenatale Zorg
Een andere NICE-richtlijn omvat de routinematige antenatale zorg die zwangeren en hun baby's zouden moeten ontvangen. Deze richtlijn kan ook informatie bevatten met betrekking tot zorg voor volwassenen aan het einde van het leven.
NICE Richtlijn Ectopic Pregnancy and Miscarriage
De NICE-richtlijn 'Ectopic pregnancy and miscarriage: diagnosis and initial management' dient als basis voor de Nederlandse NVOG-richtlijn over miskraam. Deze richtlijn bespreekt diagnostiek en behandeling van een miskraam (niet-vitale zwangerschap) tot en met 16 weken zwangerschapsduur, met opties als afwachten, medicamenteus opwekken of chirurgische verwijdering. Misoprostol wordt nationaal en internationaal gebruikt voor medicamenteuze behandeling.
S4 | E8 Uur Moeder- en Verloskunde: Postnatale zorg - Nieuwe NICE-richtlijnen
Organisatie van Geboortezorg
Verloskundige Samenwerkingsverbanden (VSV's)
De geboortezorg is binnen een regio georganiseerd in Verloskundige Samenwerkingsverbanden (VSV's). Deze samenwerkingsverbanden bevorderen de continuïteit en kwaliteit van zorg rondom zwangerschap en bevalling.
Miskraam
Definitie en Prevalentie
Een miskraam is een zwangerschap die spontaan eindigt voor een zwangerschapsduur van 16 weken. Het merendeel van de miskramen vindt plaats in het eerste trimester (voor 12 weken). Ongeveer 15-20% van alle vastgestelde zwangerschappen eindigt in een miskraam, wat het de meest voorkomende zwangerschapscomplicatie maakt.
Emotionele Impact en Begeleiding
Een miskraam kan een ingrijpende emotionele gebeurtenis zijn voor vrouwen en hun partners, waarvoor tijd en eventueel begeleiding nodig is voor de verwerking. Vruchtbaarheid en onbekendheid met de oorzaken kunnen de beleving beïnvloeden, mede door culturele achtergronden.
Nederlandse Richtlijnen en Praktijkvariatie
In Nederland bestaat er aanzienlijke praktijkvariatie in de behandeling van een eerste trimester miskraam. Hoewel kwaliteitsdocumenten bestaan, ontbreekt een specifieke NVOG-richtlijn voor medisch specialistische zorg. De NICE-richtlijn uit 2012 wordt als basis gebruikt voor de ontwikkeling van een Nederlandse richtlijn.
Behandelopties bij Miskraam
Na vaststelling van een niet-vitale zwangerschap zijn er verschillende behandelopties: afwachten, medicamenteus opwekken met misoprostol, of een operatieve verwijdering van het zwangerschapsweefsel (aspiratie).
tags: #nice #richtlijnen #verloskunde