Wat is Zwangerschapscholestase?
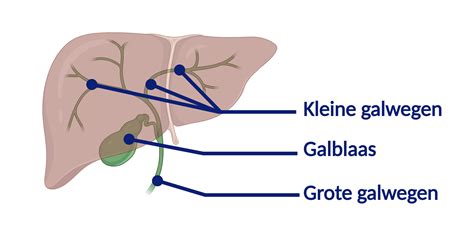
Zwangerschapscholestase, ook wel intrahepatische zwangerschapscholestase (ICP) genoemd, is een leveraandoening die optreedt bij zwangere vrouwen, meestal in het derde trimester. Het wordt gekenmerkt door een verminderde galstroom, wat leidt tot een ophoping van galzuren in de lever en de bloedbaan. Deze aandoening is belangrijk omdat het kan leiden tot ernstige complicaties, waaronder vroeggeboorte en foetale nood. Cholestase betekent galstuwing; gal is een vloeistof die helpt bij het verteren van vetten. Normaal stroomt gal vanuit de lever naar de galblaas. Bij cholestase gebeurt dit niet, of te langzaam. Daardoor blijft de gal te lang in de lever en werkt de lever tijdelijk minder goed. Er kunnen dan galzuren in het bloed komen, en ook in de placenta en bij de baby. Voor de moeder is zwangerschapscholestase niet meteen schadelijk; de lever herstelt vanzelf na de bevalling. Voor de baby kan het echter wel risico's geven.
Oorzaken van Zwangerschapscholestase
Hoewel zwangerschapscholestase niet primair wordt veroorzaakt door infecties, kunnen bepaalde omgevingsfactoren bijdragen aan het ontstaan ervan. Blootstelling aan bepaalde chemicaliën of toxines kan bijvoorbeeld leverfunctieproblemen verergeren.
Genetische Aanleg
Genetische aanleg speelt een belangrijke rol bij cholestase tijdens de zwangerschap. Vrouwen met een familiegeschiedenis van deze aandoening lopen een hoger risico. Ongeveer 25% van de gevallen heeft een familiaire component.
Auto-immuunziekten
Daarnaast kunnen auto-immuunziekten, zoals auto-immuunhepatitis, de kans op het ontwikkelen van cholestase tijdens de zwangerschap vergroten.
Leefstijl en Voeding
Leefstijlkeuzes en voedingsgewoonten kunnen de levergezondheid beïnvloeden en bijdragen aan cholestase tijdens de zwangerschap. Vetrijke diëten, obesitas en een inactieve levensstijl kunnen de leverfunctie belasten.
Hormonale Veranderingen
Meestal komt zwangerschapscholestase door veranderingen in je hormonen, waardoor de afvoer van gal langzamer gaat. Het is nog niet bekend waarom sommige zwangeren wel zwangerschapscholestase krijgen en anderen niet. Vrouwen die het eerder hebben gehad, hebben ongeveer 50% kans dat het nog een keer terugkomt.
Symptomen van Zwangerschapscholestase
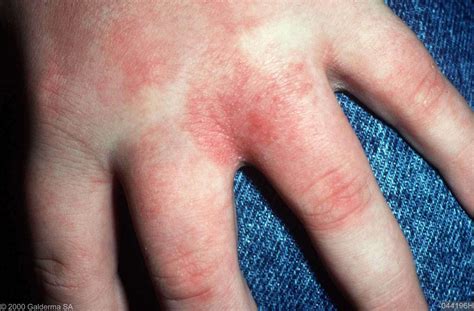
Zwangerschapscholestase gaat gepaard met een scala aan symptomen, die in ernst kunnen variëren. Je merkt zwangerschapscholestase vooral aan jeuk aan je handpalmen en voetzolen. In het begin heb je met name 's nachts jeuk, maar het kan steeds erger worden en ook op andere tijden komen. Veel zwangeren hebben last van jeuk, bijvoorbeeld aan hun buik of borsten. Dit is meestal onschuldig en komt doordat de huid oprekt of door hormonen of huidproblemen, zoals eczeem. Bij zwangerschapscholestase komt de jeuk door te veel galzuren in het bloed; dan is er een probleem met de lever. Het grootste verschil met gewone jeuk is de plek waar het jeukt: bij cholestase heb je vooral jeuk aan je handpalmen en voetzolen.
De symptomen die op cholestase kunnen wijzen zijn:
- Jeuk aan je handpalmen en voetzolen
- Gelere kleur van de huid (geelzucht)
- Donkere urine
- Kleurloze of vette poep
- Pijn onder de ribben aan de rechterkant
Diagnose van Zwangerschapscholestase
De diagnose van zwangerschapscholestase begint met een grondige klinische evaluatie. Artsen zullen een gedetailleerde anamnese afnemen, waarbij de nadruk ligt op symptomen, familiegeschiedenis en eventuele leverproblemen. Als je de symptomen van cholestase hebt, krijg je een bloedonderzoek. Daarbij wordt gekeken naar de werking van je lever en de galzuurwaarden in je bloed.
De diagnose bestaat uit:
- Klinische evaluatie: Inclusief anamnese en lichamelijk onderzoek.
- Laboratoriumonderzoek: Om de leverfunctie en galzuurspiegels te meten. Bij een totale bilirubine van ten minste 50 µmol/l en een directe bilirubinefractie >0,20 spreekt men van neonatale cholestase. Andere belangrijke bloedonderzoeken zijn het bloedbeeld, CRP, transaminases, gamma-GT, albumine, en INR.
Behandeling van Zwangerschapscholestase
De behandeling van zwangerschapscholestase is primair gericht op het verlichten van de symptomen en het minimaliseren van de risico's voor de foetus. Verschillende populaties vereisen mogelijk een op maat gemaakte behandeling.
Medicatie
Behandelingsopties omvatten medicijnen zoals ursodeoxycholzuur (UDCA) om de galzuurspiegel te verlagen en jeuk te verlichten. Bij milde jeuk kan de gynaecoloog een zalf of crème voorschrijven om de jeuk te verlichten. Bij erge jeuk is er medicatie die ervoor zorgt dat je minder galzuren in je bloed hebt.
Timing van de Bevalling
De uitgangsvraag is welke plaats het inleiden van de baring, dan wel het verrichten van een sectio caesarea, heeft bij vrouwen met zwangerschapscholestase. Bij welke waarde van de galzouten moet dit worden overwogen en wanneer in de zwangerschap?
- Bij zwangere vrouwen met zwangerschapscholestase en een piekwaarde van de galzure zouten tussen 10-39 µmol/l wordt de mogelijkheid tot inleiding vanaf 39 weken besproken, met aandacht voor de voor- en nadelen ten opzichte van afwachten.
- Bij een piekwaarde van de galzure zouten tussen 40-99 µmol/l wordt de mogelijkheid tot inleiding vanaf 38 weken besproken.
- Bij een piekwaarde van galzure zouten ≥ 100 µmol/l wordt een inleiding vanaf een zwangerschapsduur van 36 weken aangeboden. Er wordt monitoring van galzure zouten op individuele basis verricht om stijging van galzure zouten >100 te detecteren.
ICP betreft een zwangere zonder pre-existent leverlijden met jeuk (zonder uitslag) en galzure zouten > 10 µmol/L. Vrouwen met pre-existent leverlijden (hepatitis, cirrose) hebben wel een verhoogd risico op cholestase in de zwangerschap.
Zwangerschapscholestase is geassocieerd met ernstige perinatale uitkomsten zoals intra-uteriene sterfte, meconium houdend vruchtwater en vroeggeboorte (zowel spontaan als iatrogeen). Er lijkt een associatie te bestaan tussen zwangerschapscholestase en IUVD. Het mechanisme hierachter is onduidelijk maar mogelijk speelt er een direct cardiotoxisch effect op het foetale myocard.
Bij het beoordelen van de kans op intra-uteriene sterfte ten gevolge van zwangerschapscholestase moet er rekening worden gehouden met het achtergrondrisico op perinatale sterfte welk aanwezig is bij alle zwangeren. Wanneer een premature inleiding wordt overwogen moet er anderzijds rekening worden gehouden met het risico op neonatale complicaties ten gevolge van prematuriteit. Het risico op hypoglycemie bij de neonaat is invers proportioneel met de amenorroeduur evenals het risico op Infant Respiratory Distress Syndrome (IRDS). Als laatste moet de succeskans op een vaginale baring na (premature) inleiding worden meegenomen in de overweging.
Er is geen bewijs voor een beschermend effect tav neonatale uitkomsten van routinematige CTG controles tijdens de zwangerschap. Er is eveneens geen literatuur beschikbaar over CTG bewaking durante partu. Vanwege de herkomst van de beschikbare literatuur is het echter aannemelijk dat er CTG bewaking tijdens de bevalling is verricht.
Rekening houdend met het achtergrondrisico op perinatale sterfte, bestaat er bij een piekwaarde van de galzure zouten tussen 10-39 geen verhoogd risico op IUVD. Internationaal worden patiënten met een zwangerschap gecompliceerd door cholestase ingeleid in de a terme periode. Hierdoor is geen informatie beschikbaar over het IUVD risico in deze groep voorbij een amenorroeduur van 39 weken. Derhalve beveelt de werkgroep aan een inleiding van de baring voor deze groep te bespreken vanaf een amenorroeduur van 39 weken.
Rekening houdend met het achtergrondrisico op perinatale sterfte, bestaat er bij een piekwaarde van de galzure zouten tussen 40-99 een oplopend en licht verhoogd risico op IUVD vanaf een amenorroeduur van 38 weken. Derhalve beveelt de werkgroep aan een inleiding van de baring te bespreken vanaf een amenorroeduur van 38 weken.
Bij een piekwaarde van de galzure zouten ≥100 loopt het risico op IUVD op met het oplopen van de zwangerschapstermijn. Op basis van dit oplopende risico op IUVD enerzijds en de risico's van een premature inleiding (hypoglycemie, IRDS, mislukte inleiding) anderzijds kan een inleiding vanaf een zwangerschapsduur van 36 weken worden overwogen.
Als de galzuurwaardes in je bloed heel hoog zijn, of als je veel last hebt van klachten, kan de bevalling eerder worden ingeleid. Dat betekent dat de weeën op gang worden gebracht met medicatie. De gynaecoloog bekijkt samen met jou wat het beste is in jouw situatie en welke risico's er zijn voor de baby. Het advies is om niet langer dan 40 weken zwanger te blijven als je zwangerschapscholestase hebt. Daarna wordt het risico groter dat dit schadelijk is voor de baby.
Bevalling animatie
Prognose en Herstel
De prognose voor zwangerschapscholestase is over het algemeen gunstig met de juiste behandeling. Bij de meeste vrouwen verdwijnen de symptomen kort na de bevalling en normaliseert de leverfunctie zich doorgaans. Na de bevalling verdwijnt de jeuk binnen een paar dagen. Je krijgt een bloedonderzoek om te controleren of de galzuren en de leverwaarden weer normaal zijn. Als je medicijnen kreeg voor de zwangerschapscholestase, kan je daar in overleg met de arts mee stoppen. Je kan gewoon borstvoeding geven als je zwangerschapsholestase hebt gehad. Als je toch last blijft houden van jeuk, wordt opnieuw bloedonderzoek gedaan om te kijken naar de galzuurwaarden.
Neonatale Cholestase
Bij elke 3 weken oude zuigeling met icterus prolongatus moet neonatale cholestase worden uitgesloten, ook wanneer het een borstgevoede zuigeling betreft. Neonatale cholestase is altijd pathologisch en vereist verder onderzoek.
Diagnostiek bij Neonatale Cholestase
Het bloedonderzoek vormt de eerste stap in het diagnostische proces naar de oorzaak van persisterende geelzucht of ontkleurde ontlasting. Er wordt aanbevolen zowel het totale als het directe serumbilirubine te bepalen. Wanneer het totale bilirubine ten minste 50 µmol/l is en de directe bilirubinefractie >0,20, dan spreken we van neonatale cholestase. Andere belangrijke bloedonderzoeken zijn het bloedbeeld, CRP, transaminases, gamma-GT, albumine, en INR.
In de literatuur worden GGT-afkapwaardes van 184 tot 300 IU/L (oftewel 2,5x tot 4x de bovenste referentiewaarde, BRW) genoemd om galgangatresie te kunnen onderscheiden van andere cholestatische aandoeningen. De werkgroep adviseert om in geval van directe hyperbilirubinemie en een GGT-waarde van groter of gelijk aan 150 IU/L (>2x BRW) direct contact op te nemen met een kinderhepatologisch centrum vanwege een hoge voorafkans op galgangatresie.
Beeldvormende Onderzoeken
- Echografie: Wordt gezien als het beeldvormende screeningsonderzoek van voorkeur vanwege de lage kosten, de afwezigheid van straling en het feit dat de baby over het algemeen geen sedatie nodig heeft. Het triangular cord sign, een driehoekige of buisvormige echodense structuur in de nabijheid van de poortader, heeft een hoge positieve likelihood ratio (LR). Afwezigheid van hepatic subcapsular flow maakt de kans op BA juist erg klein (negatieve LR 0.05).
- MR cholangiopancreatografie (MRCP): Is een algemeen aanvaarde methode om externe galwegen en de confluens bij kinderen in beeld te brengen. Bij BA kunnen de externe galwegen gedeeltelijk of volledig onzichtbaar zijn. Gezonde baby’s tot 3 maanden hebben echter een beperkte galwegdiameter waardoor het niet altijd mogelijk is om een normale fysiologische situatie te onderscheiden van galgangatresie. De aanzienlijke kans op een fout-positieve diagnose in de eerste levensmaanden maakt dat de MRCP minder geschikt is voor het aantonen van BA.
- ERCP (Endoscopische Retrograde Cholangio-Pancreatografie): Een ERCP-onderzoek vindt plaats onder algehele anesthesie. Wanneer de intra- en extrahepatische galwegen bij een ERCP-onderzoek zichtbaar gemaakt kunnen worden, dan is galgangatresie met 100% zekerheid uitgesloten. Kinder-ERCP is geen universeel geaccepteerde screeningstest voor galgangatresie vanwege de invasiviteit van het onderzoek, de kans op complicaties en de zeldzaamheid van de procedure. ERCP kan nog wel een rol vervullen als 2e diagnostische test bij een niet-conclusief leverbiopt.
Leverbiopt
Het leverbiopt wordt gezien als een essentieel onderdeel van het diagnostische traject, voordat een baby met cholestase aan een operatief cholangiogram kan worden blootgesteld. Enkele histologische kenmerken die significant vaker voorkomen bij BA zijn ductulaire reactie, galpluggen, portale fibrose en canaliculaire cholestase. Deze tekenen van obstructieve cholangiopathie worden in de weken na de geboorte geleidelijk aan steeds duidelijker. Ofschoon het preoperatieve leverbiopt van alle diagnostische testen een hoge accuracy heeft, is ook dat niet de methode waarmee een definitieve diagnose BA gesteld wordt. Daarvoor is een intra-operatief cholangiogram nodig.
Metabole en Genetische Aandoeningen
Neonatale cholestase kan een complexe diagnostische uitdaging zijn, met als mogelijke oorzaak ook zeldzame metabole en erfelijke leverziekten die zelfs fataal kunnen verlopen. Vroeg diagnosticeren en gericht behandelen (farmacologisch, soms zelfs transplantatie) kan levensreddend zijn en irreversibele schade voorkomen. Gezien het feit dat de meeste metabole ziekten als onderliggende aandoening bij neonatale cholestase behandelbaar zijn en dat een tijdige diagnose en interventie onomkeerbare orgaanschade c.q. levenslange beperkingen (verstandelijk en lichamelijk) kan voorkomen, is tijdige metabole c.q. genetische diagnostiek aanbevolen, met name nadat eerst geëvalueerd is of de neonatale cholestase veroorzaakt is door galgangatresie.
tags: #cholestase #syndromen #neonaat