Koppels met een kinderwens waarbij de vrouw het syndroom van Turner heeft, moeten vaak kiezen voor eiceldonatie om zwanger te kunnen worden. Vrouwen met het syndroom van Turner kampen vaker met gezondheidsproblemen zoals schildklierproblemen (hypothyreoïdie), overgewicht of obesitas, wat extra complicaties kan veroorzaken tijdens een zwangerschap.
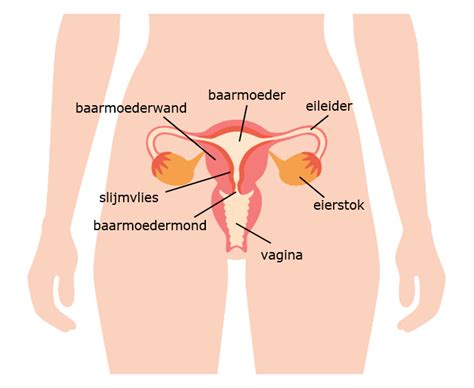
Het Syndroom van Turner en Vruchtbaarheid
Slechts 20 tot 30% van de vrouwen met het syndroom van Turner ervaart een spontane puberteitsontwikkeling, voornamelijk vrouwen met mozaïcisme. Echter, de kans is groot dat ook zij op termijn te maken krijgen met voortijdig ovarieel falen, een aandoening die uiteindelijk bij meer dan 95% van de vrouwen met het syndroom van Turner voorkomt. Dit prematuur ovarieel falen resulteert in onvruchtbaarheid op jonge leeftijd. Slechts een kleine minderheid (2%) wordt spontaan zwanger.
Indien vrouwen met het syndroom van Turner toch zwanger willen worden met hun eigen eicellen, wordt preconceptueel genetisch advies ten zeerste aangeraden. Dit vanwege het verhoogde risico op chromosomale afwijkingen en miskramen. Een ICSI-behandeling met pre-implantatie genetische screening kan overwogen worden. Desalniettemin zal de meerderheid van de vrouwen met het syndroom van Turner voor eiceldonatie moeten kiezen om zwanger te worden. Hun kansen op een zwangerschap via eiceldonatie kunnen iets lager liggen dan bij andere vrouwen.
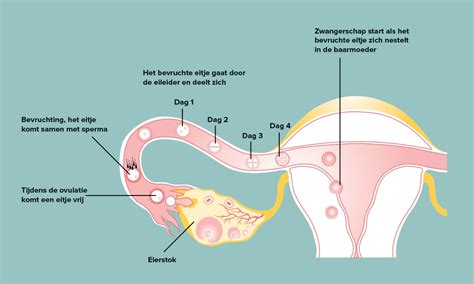
Het ICSI-proces bij Eiceldonatie
Om zwanger te worden via eiceldonatie, is een zorgvuldige voorbereiding van de uterus en het endometrium essentieel. De gedoneerde eicellen, verkregen na hormonale stimulatie van de donor, worden via ICSI (Intra Cytoplasmatische Injectie) bevrucht met het sperma van de partner. Tegelijkertijd wordt het baarmoederslijmvlies hormonaal voorbereid.
Hoogrisicozwangerschap bij het Syndroom van Turner
Een zwangerschap bij een vrouw met het syndroom van Turner wordt beschouwd als een hoogrisicozwangerschap. Het eerste trimester kan gepaard gaan met een verhoogd risico op een miskraam, mede door de frequentere voorkomende uteriene anomalieën, hoewel hierover uiteenlopende meningen bestaan. Gedurende de zwangerschap is nauwkeurige opvolging van de moeder noodzakelijk. Daarnaast dient men zich bewust te zijn van het verhoogde risico op intra-uteriene groeirestrictie.
Het Fertiliteitsteam van UZ Gent
Het team van het UZ Gent bestaat uit gespecialiseerde gynaecologen, vroedvrouwen, laboranten en psychologen. Doorgaans voert de algemeen gynaecoloog de initiële onderzoeken uit om de oorzaak van vruchtbaarheidsproblemen te achterhalen en neemt hij of zij tot op zekere hoogte de behandeling voor zijn rekening. Voor meer geavanceerde technieken kan een beroep worden gedaan op het fertiliteitscentrum.
Binnen het centrum werken vier artsen: dr. Tom Coetsier, dr. Jeroen De Smet, dr. Isabelle Meire en dr. Nele Van Renterghem. De arts waarmee het eerste gesprek plaatsvindt, blijft eindverantwoordelijk voor het dossier. Bij een nieuwe bespreking van het behandelplan is het raadzaam een afspraak te maken bij dezelfde arts. Voor de verschillende technische tussenstappen in de behandeling, zoals echografie, inseminatie, eicelpunctie of embryoterugplaatsing, is een weekschema opgesteld waarin elk teamlid een rol speelt, wat de permanentie garandeert. Hierdoor zult u waarschijnlijk elk van de vier teamleden tijdens de behandeling ontmoeten. De gegevens van uw dossier zijn voor alle vier de gynaecologen elektronisch toegankelijk, wat zorgt voor een vlekkeloze informatieoverdracht.
IVF / ICSI
Procedurele Details en Laboratoriumfaciliteiten
De eicelpunctie is de enige stap in de IVF-behandeling die een korte ziekenhuisopname van een halve dag vereist en vindt plaats in de operatiezaal. Voor de IVF-procedure en de embryoterugplaatsing maakt het centrum gebruik van de diensten van het IVF-laboratorium in het UZ Gent. De eicellen worden hiervoor getransporteerd in een speciaal ontwikkelde transportbox. Het universitair IVF-laboratorium van Gent, met meer dan 2000 IVF-cycli per jaar, is het tweede grootste in België.
Het centrum garandeert dat tijdens de gehele behandeling voldoende aandacht wordt besteed aan zowel de medisch-technische als de menselijke en emotionele aspecten. De dienst fertiliteit werkt samen met twee patiëntenverenigingen: Freya en De Verdwaalde Ooievaar. Dit stelt patiënten in staat om op discrete wijze in contact te komen met lotgenoten. In de wachtzaal vindt u regelmatig flyers of posters die evenementen aankondigen.
- De Verdwaalde Ooievaar: Een vereniging voor wensouders en professionals rond het thema (onvervulde) kinderwens. Zij bieden informatie en steun, en via hun forum en activiteiten kunt u in contact komen met lotgenoten.
- Freya: Een Nederlandse patiëntenvereniging die informatie en een luisterend oor biedt.
Leeftijdsgrenzen voor Fertiliteitsbehandelingen
De onderstaande leeftijdsgrenzen zijn gebaseerd op de wet van 6 juli 2007 betreffende de medisch begeleide voortplanting. Leeftijdsgrenzen die het centrum zelf heeft vastgelegd, worden aangegeven met een asterisk (*).
Leeftijdsgrenzen voor Koppels
| Behandeling | Leeftijdsgrens |
|---|---|
| Eerste consult (intake) voor behandeling met eigen eicellen | Niet meer mogelijk vanaf 45 jaar |
| Wegnemen eicellen (pick-up) | Vanaf 18 jaar tot de dag voor de leeftijd van 46 jaar |
| Indienen verzoek inseminatie of embryotransfer | Tot de dag voor de leeftijd van 46 jaar |
| Inseminatie of embryotransfer | Tot de dag voor de leeftijd van 48 jaar |
| Maximumleeftijd partner | De dag voor de partner 67 jaar wordt |
Leeftijdsgrenzen voor Donoren en Draagmoederschap
| Behandeling | Leeftijdsgrens |
|---|---|
| Eicelpick-up anonieme eiceldonor * | Vanaf 18 jaar tot 35 jaar |
| Eicelpick-up gekende eiceldonor * | Vanaf 18 jaar tot 39 jaar (bij voorkeur) |
| Indienen verzoek embryotransfer voor eiceldonatie * | Tot de dag voor de leeftijd van 46 jaar |
| Embryotransfer voor eiceldonatie * | Tot de dag voor de leeftijd van 48 jaar |
| Afgifte spermastaal anonieme donor * | Vanaf 18 jaar tot de dag voor de leeftijd van 40 jaar |
| Afgifte spermastaal gekende donor * | Vanaf 18 jaar tot de dag voor de leeftijd van 67 jaar |
| Embryotransfer bij draagmoeder | Tot de dag voor de leeftijd van 45 jaar |
Leeftijdsgrenzen voor Bewust Alleenstaande Moeders
| Behandeling | Leeftijdsgrens |
|---|---|
| Aanmelden voor medisch begeleide voortplanting (intakegesprek) | Vanaf 25 jaar tot de dag voor de leeftijd van 45 jaar (rekening houdend met wachttijd) |
| Wegnemen eicellen (pick-up) | Tot de dag voor de leeftijd van 46 jaar |
| Indienen verzoek inseminatie of embryotransfer | Tot de dag voor de leeftijd van 46 jaar |
| Inseminatie of embryotransfer | Tot de dag voor de leeftijd van 48 jaar |
Leeftijdsgrenzen voor Fertiliteitspreservatie
| Behandeling | Leeftijdsgrens |
|---|---|
| 1x wegnemen en invriezen eicellen i.h.k.v. oncoconventie | Tot de dag voor de leeftijd van 38 jaar |
| 1x wegnemen en invriezen ovarieel weefsel i.h.k.v. oncoconventie | Tot de dag voor de leeftijd van 38 jaar |
| Wegnemen en invriezen eicellen - niet i.h.k.v. oncoconventie (met uitzondering van medische indicaties) | Vanaf 18 jaar tot de dag voor de leeftijd van 46 jaar |
| Wegnemen en invriezen ovarieel weefsel - niet i.h.k.v. oncoconventie (met uitzondering van medische indicaties) | Vanaf 18 jaar tot de dag voor de leeftijd van 38 jaar |
| 3x analyseren en invriezen sperma | Tot de dag voor de leeftijd van 45 jaar |
| 1x TESE / 1x wegnemen en invriezen testiculair weefsel | Tot de dag voor de leeftijd van 45 jaar |
| Analyseren en invriezen sperma - niet i.h.k.v. oncoconventie (met uitzondering van medische indicaties) | Vanaf 18 jaar tot de dag voor de leeftijd van 66 jaar |
| TESE of wegnemen en invriezen testiculair weefsel - niet i.h.k.v. oncoconventie (met uitzondering van medische indicaties) | Vanaf 18 jaar |
Sperma- en Eiceldonatie
U kunt bij het UZ Gent anoniem sperma of eicellen doneren en zo mensen met vruchtbaarheidsproblemen helpen. Het centrum biedt een bank met anonieme eicel- en spermadonoren aan.
Voor meer informatie over eiceldonatie kunt u de volgende brochures raadplegen:
- Anonieme donoren - bouw mee aan geluk (pdf): Antwoorden op veelgestelde vragen over hoe u een sperma- of eiceldonor kunt worden.
- Eiceldonatie - info voor de donor (pdf)
- Eiceldonatie - info voor de ontvanger (pdf)
Draagmoederschap
De afdeling Reproductieve Geneeskunde (ARG) van het UZ Gent heeft een lange geschiedenis op het gebied van hoogtechnologisch draagmoederschap. Dit houdt in dat het genetisch materiaal van de wensouders (of minstens één van hen) wordt ingeplant bij een kandidaat-draagmoeder, met de bedoeling dat het kind na de geboorte wordt afgestaan aan de wensouders.
Sinds 2003 worden aanvragen voor hoogtechnologisch draagmoederschap binnen het UZ Gent in beraad genomen. Aanvankelijk ging het uitsluitend om aanvragen van heteroseksuele wensouders waarbij de wensmoeder een slechtwerkende of geen uterus had, of waarbij een zwangerschap als gevaarlijk werd beschouwd voor de moeder en/of het ongeboren kind. Sinds april 2011 worden ook aanvragen van homoseksuele koppels in overweging genomen.
Procedure Draagmoederschap
In België bestaat er geen wettelijk kader voor draagmoederschap, wat de procedure bemoeilijkt. In de eerste fase wordt het dossier van een aanvraag geëvalueerd. Standaard worden patiënten verwezen naar een jurist. Pas nadat de aanvraag door een multidisciplinair team is goedgekeurd, volgt de behandeling.
Overweegt u draagmoederschap, wenst u meer informatie of wilt u een aanvraag indienen? Neem dan contact op met het centrum.

Veelgestelde Vragen over Fertiliteitsbehandelingen
Hieronder vindt u antwoorden op diverse vragen met betrekking tot fertiliteitsbehandelingen:
Wie komt in aanmerking voor een fertiliteitsbehandeling?
Iedereen met een kinderwens die niet spontaan zwanger wordt, kan een afspraak maken bij een fertiliteitskliniek. U bent welkom voor een verkennend gesprek.
Wat neem ik mee naar het intakegesprek?
Voor een IVF-behandeling is het wenselijk een uitgebreide samenvatting met gegevens over de kwaliteit van de embryo's, eventuele verwijsbrieven en andere nuttige medische informatie mee te brengen. Indien u een afspraak heeft voor een intakegesprek, gelieve de vooraf toegestuurde vragenlijst volledig ingevuld mee te brengen. Ook eventuele verwijsbrieven en relevante medische informatie zijn van belang.
Hoe verloopt de eerste raadpleging?
Het is belangrijk dat u en uw partner beiden aanwezig zijn op de eerste afspraak. Deze consultatie is bedoeld om een zo helder mogelijk beeld te krijgen van uw levensomstandigheden en medische geschiedenis. Een vooraf toegestuurde vragenlijst dient als leidraad voor dit gesprek. Aan het einde van het gesprek bepaalt de arts de volgende stappen, wat kan leiden tot het aanraden van een of meerdere onderzoeken.
Zijn al die hormonen veilig voor de gezondheid?
Het follikelstimulerend hormoon (FSH) is een natuurlijk hormoon dat de vrouw zelf produceert. In IVF-cycli worden hogere doses toegediend, maar de hormonen zelf zijn veilig. Mogelijke nevenwerkingen vloeien voort uit de reactie van de eierstokken, afhankelijk van het aantal ontwikkelende follikels en de stijging van het oestradiolniveau. Een te sterke reactie kan leiden tot het hyperstimulatiesyndroom, wat gepaard kan gaan met buikklachten en in ernstige gevallen ziekenhuisopname voor observatie. Mits goede opvolging en behandeling, brengt dit geen ernstige gezondheidsrisico's met zich mee.
Wat zijn de gevolgen van IVF-stimulatie op lange termijn?
Voor zover bekend, verhogen IVF-stimulaties het risico op kanker niet. Studies spreken elkaar soms tegen, maar men neemt aan dat het risico op borstkanker niet groter wordt. Kinderloosheid en een eerste zwangerschap op latere leeftijd zijn wel risicofactoren voor borstkanker. Voor eierstokken geldt een vergelijkbaar beeld; zwangerschappen en pilgebruik bieden bescherming tegen eierstokkenkanker. Vrouwen met vruchtbaarheidsproblemen die IVF nodig hebben, genieten deze bescherming niet, wat hun risico op eierstokkenkanker verhoogt, los van de stimulaties. Dit risico is gerelateerd aan het vruchtbaarheidsprobleem zelf. Eierstokkenkanker is zeldzaam, dus een 'verhoogd risico' betekent een heel klein aantal gevallen per jaar. Jaarlijkse gynaecologische controles met transvaginale echografie, vooral na de menopauze, kunnen helpen om veranderingen vroegtijdig op te sporen.
Kom ik vroeger in de menopauze na herhaalde stimulaties?
Normaal ontwikkelt zich één eicel per maand. Stimulatie kan leiden tot de ontwikkeling van een tiental eicellen, die anders verloren zouden gaan. Stimulaties vervroegen het tijdstip van de menopauze niet en putten de eierstokken niet vroegtijdig uit. Elke vrouw beschikt over een maandelijkse reserve aan eicellen die aangesproken kan worden; het is onmogelijk om eicellen tot ontwikkeling te brengen die nog niet klaarzitten.
Ik kreeg (meermaals) een embryo van goede kwaliteit teruggeplaatst, maar ik word niet zwanger. Hoe komt dat?
Een zwangerschap vereist dat goede embryo's op het juiste moment en op de juiste plaats terechtkomen. De behandeling kan het juiste moment en de juiste plaats (baarmoederslijmvlies) ondersteunen. Goede embryo's zijn een ander verhaal; waarschijnlijk treden er bij veel embryo's fouten op tijdens de eerste celdelingen, waardoor ze afsterven. Dit fenomeen lijkt eigen aan menselijke voortplanting; ook in de natuur leidt slechts naar schatting één op drie bevruchte eicellen tot een zwangerschap. Zelfs als embryo's er na enkele dagen nog goed uitzien, kunnen ze nadien nog verloren gaan. Dit is een vorm van natuurlijke selectie. Bij het terugplaatsen van één of twee goede embryo's bedraagt de kans op zwangerschap 30-40%. Het is echter onmogelijk te voorspellen welke patiënt zwanger wordt. Statistisch gezien wordt twee derde van de vrouwen binnen de eerste drie behandelingspogingen zwanger.
Waarom moet ik niet rusten na een embryoterugplaatsing?
Een embryo dat in de baarmoederholte is teruggeplaatst, bevindt zich op een veilige plaats en kan er niet uitvallen. Rusten of platliggen is niet nodig. Na een terugplaatsing mag u alles doen: sporten, zwemmen, reizen en werken. Wel wordt aangeraden voorzichtig te zijn met alcohol, roken, medicijnen, contactsporten en röntgenstralen met het oog op een mogelijke zwangerschap.
Is IVF/ICSI gevaarlijk voor de gezondheid van mijn kinderen?
Vruchtbaarheidsbehandelingen kunnen leiden tot meerlingen, die gemiddeld vroeger geboren worden. Deze prematuriteit kan gevolgen hebben voor de gezondheid van de kinderen, maar dit staat los van de intrinsieke risico's van de behandeling zelf. Meerlingzwangerschappen die spontaan ontstaan, brengen dezelfde risico's met zich mee. Het centrum streeft ernaar meerlingen te voorkomen.
Er bestaat een risico dat vruchtbaarheidsproblemen worden doorgegeven aan de volgende generatie, met name bij mannelijke onvruchtbaarheid zijn erfelijk bepaalde stoornissen bekend. Koppels met extreem slecht sperma kunnen een licht verhoogde kans hebben op chromosomale afwijkingen bij de zaadcellen (minder dan 1%). Soms kan een vruchtwaterpunctie worden overwogen.
Mag ik vrijen na een behandeling?
Seks na een intra-uteriene inseminatie of na de terugplaatsing van een embryo kan geen kwaad. U mag ook werken, sporten, heffen en tillen. Enkel op de dag van de punctie wordt werken afgeraden, en na de punctie dient men voorzichtig te zijn met de rijvaardigheid na medicatie. Het wordt afgeraden om drie dagen vóór de inseminatie of eicelpunctie te vrijen om de kwaliteit van het sperma te optimaliseren. Op andere dagen is seks geen probleem.
Hoeveel IVF-behandelingen kan ik ondergaan?
Theoretisch is er geen limiet, maar in de praktijk hangt dit af van emotionele en financiële draagkracht, de intensiteit van de kinderwens en de vooruitzichten op succes. Het is realistisch om uit te gaan van minstens drie behandelingen. Zonder ongunstige factoren bedraagt de kans op slagen binnen drie cycli ongeveer 75%. Na drie mislukte pogingen wordt de stand van zaken met de arts besproken om een beslissing te nemen over verdere stappen.
Hoeveel tijd moet er zitten tussen twee behandelingen?
Tussen twee behandelingen is in principe geen rustcyclus nodig, tenzij de arts anders adviseert.
Mag ik tijdens mijn behandeling of na mijn embryotransfer een lokale verdoving krijgen, bijvoorbeeld om een kies te laten trekken?
Tijdens de behandeling is dit geen probleem, mits de arts of tandarts op de hoogte wordt gebracht. Na een embryotransfer kan dit ook, waarbij de tandarts op de hoogte wordt gebracht van een mogelijke zwangerschap en eventueel een ander soort verdoving toepast. Er kan een verhoogde kans op nabloedingen bestaan.
Ik heb bloedverlies na de terugplaatsing van een embryo, maar het is nog te vroeg om een zwangerschapstest te doen: wat moet ik nu doen?
Blijf de medicatie ter ondersteuning van de innesteling innemen. Vaginaal bloedverlies kan diverse oorzaken hebben, waaronder een innestelingsbloeding. De arts of vroedvrouw geeft aan wanneer een zwangerschapstest (bloed- of urinetest) kan worden uitgevoerd. Via bloedafname kan dit ten vroegste 16 dagen na de eicelpunctie of eisprong.
Hoeveel kinderen mogen er worden verwekt met het zaad van één spermadonor?
Met het zaad van één spermadonor mogen in België in maximaal zes gezinnen kinderen worden verwekt. Sinds 2024 wordt dit gemonitord via Fertidata, een nationale databank die de registratie van donormateriaal centraliseert.
Kosten van Fertiliteitsbehandelingen
Bekijk de indicatieve prijslijst van 2025 (geldig vanaf 1 februari 2025) voor een overzicht van de kosten. De prijzen zijn een indicatie en niet bindend. Er worden vooraf duidelijke afspraken gemaakt over de fertiliteitsbehandeling en de bestemming van embryo's en gameten.
Wetswijziging Post-Mortem Implantatie
Sinds de wetswijziging van 9 juli 2023 is de termijn voor post-mortem implantatie tijdens een fertiliteitsbehandeling verlengd van 2 naar 5 jaar. Hiervoor kunnen nieuwe contracten worden opgesteld indien gewenst.
Meer Informatie
Voor meer informatie over IVF (in-vitrofertilisatie) en ICSI, de procedures, mogelijke complicaties, en specifieke situaties zoals geassisteerde eicelactivatie, MESA, TESE en azoöspermie, kunt u terecht bij het fertiliteitsteam van het UZ Gent.
tags: #eiceldonatie #icsi #uzg #gent