Dit document biedt een uitgebreide uitleg van het ICSI-behandelingsprotocol, met speciale aandacht voor de korte variant. Voordat we dieper ingaan op de stappen van een IVF- of ICSI-behandeling, is het essentieel om het natuurlijke bevruchtingsproces te begrijpen.
Het Natuurlijke Bevruchtingsproces
De menstruatiecyclus van de vrouw is de periode tussen de eerste dag van de menstruatie en de eerste dag van de volgende menstruatie, gemiddeld 28 dagen. In de eerste helft van de cyclus rijpt onder invloed van follikelstimulerend hormoon (FSH) in één van de eierstokken een eiblaasje (follikel) met daarin een eicel. Het groeiende eiblaasje produceert vrouwelijk hormoon (oestrogeen), dat de opbouw van het baarmoederslijmvlies bevordert. Oestrogeen maakt het slijm in de baarmoederhals doorgankelijk voor zaadcellen en stimuleert de afgifte van eispronghormoon wanneer het eiblaasje rijp is. Dit eispronghormoon veroorzaakt de eisprong: het openbarsten van het eiblaasje en het vrijkomen van de eicel. De vrijgekomen eicel wordt opgevangen in de eileider, waar, bij voldoende goed bewegende zaadcellen, bevruchting kan plaatsvinden. De bevruchte eicel, nu een embryo, ondergaat celdelingen en wordt via de eileider naar de baarmoederholte gevoerd voor innesteling, ongeveer 5 dagen na de eisprong. Een zwangerschapshormoon wordt geproduceerd, detecteerbaar in bloed en urine bij een uitblijvende menstruatie.
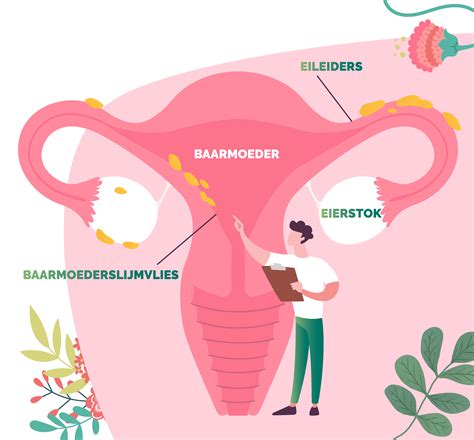
Waarom Hormonen in Vruchtbaarheidsbehandelingen?
Het natuurlijke bevruchtingsproces verklaart het gebruik van verschillende hormonen bij IVF- en ICSI-behandelingen. Het stilleggen van de eigen cyclus, zelfs bij het uitblijven van spontane menstruaties, is om twee redenen belangrijk:
- Voorkomen van spontane eisprong: Dit voorkomt dat een spontane eisprong optreedt tijdens de behandeling, wat de geplande eierstokpunctie en verdere stappen zou verhinderen.
- Planning van behandelingen: Het helpt bij een efficiënte planning van de medische procedures.
Om de eigen cyclus stil te leggen, wordt gedurende twee tot vier weken meestal een anticonceptiepil geslikt.
Stimulatie van de Eierstokken
De kans op een succesvolle behandeling is groter bij beschikbaarheid van meerdere eicellen. Daarom is het doel om meerdere eiblaasjes te laten groeien; in een natuurlijke cyclus rijpt er normaal gesproken slechts één. Zodra de eiblaasjes de gewenste grootte hebben bereikt, vindt de follikelpunctie plaats. De injecties voor het stilleggen van de eigen cyclus en de FSH-stimulatie worden dan gestopt. Vlak voor de follikelpunctie wordt een injectie met eispronghormoon toegediend om de definitieve rijping van de eicellen te bewerkstelligen. Hoewel dit een eisprong zou induceren, wordt de eierstokpunctie uitgevoerd voordat een spontane eisprong optreedt, dankzij het vastgestelde tijdsbestek.
Aansluitend aan de follikelpunctie wordt gestart met progesteron (vaginale capsules) om de luteale fase te ondersteunen, aangezien de eigen hormoonregulatie niet onmiddellijk zal herstellen.
IVF versus ICSI: Het Verschil in het Laboratorium
Enkele uren na het verkrijgen van de eicellen uit de eierstokken, worden deze in het laboratorium samengebracht met zaadcellen. Bij IVF (In Vitro Fertilisatie) worden de eicellen en zaadcellen in een kweekschaaltje bij elkaar gelegd. Bij ICSI (Intracytoplasmatische Sperma-injectie) wordt elke geschikte eicel afzonderlijk geïnjecteerd met één enkele zaadcel.
ICSI wordt met name gepland bij verminderde zaadkwaliteit, of wanneer eerdere IVF-pogingen met goede eicellen en zaadcellen niet tot bevruchting hebben geleid.
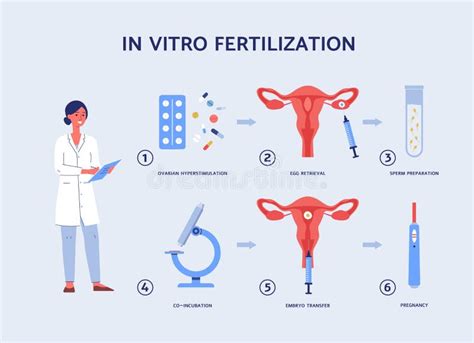
De Embryo Transfer
Na een succesvolle bevruchting en voldoende celdelingen wordt de bevruchte eicel een embryo genoemd. De embryotransfer, het inbrengen van een embryo in de baarmoederholte, vindt enkele dagen na de follikelpunctie plaats. Dit is een korte, pijnloze procedure waarbij een dun slangetje via de baarmoederhals in de baarmoederholte wordt geplaatst.
Na de embryotransfer volgt een periode van afwachten. Indien er na de transfer nog embryo's van hoge kwaliteit beschikbaar zijn, bestaat de mogelijkheid tot invriezen (cryoconservatie) voor toekomstig gebruik. Wanneer er geen geschikt embryo ontstaat, zal er geen terugplaatsing plaatsvinden en kan de progesteronbehandeling gestopt worden.
Vruchtbaarheidsbehandelingen: Korte versus Lange Schema's
Er zijn verschillende schema's voor vruchtbaarheidsbehandelingen, waaronder het korte en het lange protocol. Bij het lange schema wordt in de maand voorafgaand aan de stimulatie gedurende ongeveer 3 weken de pil geslikt. Dit dient ter preventie van cystevorming en voor een nauwkeurige planning van de stimulatie. Bij het korte schema wordt deze periode van pilgebruik overgeslagen.
Het lange schema biedt voordelen zoals een krachtigere onderdrukking van de LH-piek en minder kans op 'escape'-ovulaties, en is bewezen gunstiger bij endometriose of bij oudere patiënten. De gonadoreline-agonist die in het lange schema wordt gebruikt, is een krachtigere onderdrukker, wat de planning van ovariumpuncties vergemakkelijkt.
In plaats van een gonadoreline-agonist kan bij het korte schema een gonadoreline-antagonist worden gebruikt. De behandeling start dan met toediening van een gonadotrofine, gevolgd door de antagonist vanaf dag 5 of 6 van de stimulatie om een endogene LH-piek te voorkomen.
Medicatie en Stimulatie
FSH (Follikel Stimulerend Hormoon) stimuleert de groei en rijping van follikels en de productie van oestrogeen. Menopauzegonadotrofine heeft zowel FSH- als LH-activiteit. De follikelgroei wordt gemonitord via vaginale echoscopie en soms bloedonderzoek naar plasma-estradiol. Zodra de follikels gerijpt zijn (meestal binnen 1-2 weken), worden de gonadoreline-agonist of antagonist en het gonadotrofine gestaakt. Eenmalige injectie met hCG (choriongonadotrofine) wordt gegeven om de ovulatie op te wekken en de luteïnisatie van de follikel te induceren. hCG heeft de werking van het luteïniserend hormoon (LH).
Preventie van voortijdige eisprong: In de natuurlijke cyclus zet LH de eisprong in gang. Bij IVF/ICSI wordt dit tegengegaan met specifieke medicatie om de rijpe eicellen via punctie te verkrijgen. Er zijn diverse middelen beschikbaar om de eisprong te remmen.
FSH-medicatie: Bij IVF/ICSI wordt meer FSH toegediend dan in een natuurlijke cyclus, om meerdere follikels tegelijk te laten groeien (ideaal 5-10). Er zijn verschillende FSH-medicijnen op de markt.
De Follikelpunctie
Binnen 36 uur na de hCG-injectie worden de rijpe follikels transvaginaal, onder echoscopisch zicht, leeggezogen om de eicellen te verkrijgen. Na de punctie start de ondersteuning van de luteale fase ter voorbereiding van het endometrium op de embryoplaatsing. Middelen zoals choriongonadotrofine, dydrogesteron en progesteron (vaginale of parenterale toediening) worden hiervoor gebruikt.
Op dezelfde dag levert de man vers sperma in, dat in het laboratorium wordt opgewerkt om zo veel mogelijk goed bewegende zaadcellen te verkrijgen.

Voorbereiding en Monitoring
Foliumzuur: Essentieel voor de ontwikkeling van het ongeboren kind, verkleint de kans op een open ruggetje. Advies is 0,4 mg per dag vanaf vier weken voor de bevruchting tot de 10e week van de zwangerschap. Dit is een zelfzorgmiddel.
Mijn Antonius-account: Patiënten wordt aangeraden een account aan te maken voor het online patiëntenportaal.
Afzeggen: Bij verhindering dient men zo spoedig mogelijk contact op te nemen met de betreffende afdeling.
Stimulatieschema's in Detail
Eerste Stimulatieschema: Kort Schema Antagonist
Dit schema maakt gebruik van FSH-injecties voor de stimulatie van follikelgroei. Vanaf de 7e cyclusdag wordt een tweede medicijn (een antagonist, bv. Fyremadel®) gebruikt om de eisprong tegen te gaan door de LH-afgifte door de hypofyse te remmen.
- Cyclusdag 1: Contact opnemen met het Vruchtbaarheidscentrum voor een echo op dag 2 of 3.
- Cyclusdag 2 of 3: Starten met FSH-injecties (bv. Fostimon®, Gonal-F®, Ovaleap®), dagelijks op hetzelfde tijdstip, bij voorkeur 's avonds, tot voldoende follikelgroei is bereikt.
- Cyclusdag 7: Starten met de LH-remmer (antagonist).
- Dag van eisprong opwekking: Geen FSH meer spuiten, wel het medicijn dat de eisprong tegenhoudt. Ovitrelle® of Pregny® injectie.
Tweede Stimulatieschema: Kort Schema met Agonist
Dit schema gebruikt FSH-injecties voor follikelstimulatie en een middel (meestal Triptofem®, een injectie) dat aanvankelijk de eigen FSH- en LH-productie stimuleert, maar bij langer gebruik de aanmaak remt en de eisprong onderdrukt.
- Cyclusdag 1: Contact opnemen voor een uitgangsecho op dag 2.
- Cyclusdag 2: Starten met Triptofem®.
- Cyclusdag 3 en verder: Starten met FSH, doorgaan met beide medicijnen tot de eisprong wordt opgewekt.
- Dag van eisprong opwekking: Geen FSH en Decapeptyl® meer spuiten. Ovitrelle® of Pregny® injectie.
Derde Stimulatieschema: Lang Schema met Agonist
De behandeling start op dag 21 van de cyclus met een medicijn (meestal Triptofem®) dat de eigen hormoonproductie stillegt en de eisprong remt. Na ongeveer 10 dagen treedt de menstruatie op. Rond deze tijd wordt een echo gemaakt om de start met FSH-hormoon te beoordelen. FSH-injecties stimuleren de groei van meerdere eicellen. Er worden dagelijks twee medicijnen gespoten (FSH en Triptofem®) tot de eisprong wordt opgewekt.
- Menstruatie 1 (1 week voor verwachte volgende menstruatie): Starten met Triptofem®.
- Menstruatie 1 (na minimaal 10 dagen Triptofem®): Afspraak maken voor echo.
- Menstruatie 2 (na echo): Starten met FSH-injecties, doorgaan met Triptofem®. Afspraak voor volgende echo.
- Menstruatie 2: Dag van start FSH: Dagelijks Triptofem® en FSH spuiten, bij voorkeur 's avonds.
- Dag van eisprong opwekking: Geen FSH en Triptofem® meer spuiten. Ovitrelle® injectie.
Controles tijdens de Stimulatiefase
De rijping van de eiblaasjes wordt gevolgd via:
- Echoscopie: Controle van de grootte van de follikels. Eerste controle meestal op de 7e of 8e stimulatiedag.
- Bloedonderzoek: Meting van oestradiol (E2), een hormoon geproduceerd door de follikels.
Gemiddeld zijn 2 tot 4 controles nodig om het juiste tijdstip voor de follikelpunctie te bepalen.
Opwekken van de Eisprong
Wanneer de follikels groot genoeg zijn, wordt de eicelpunctie gepland. De eisprong wordt 36 uur voor de punctie opgewekt met een HCG-hormoon injectie (Ovitrelle®). Op de dag van de HCG-injectie wordt geen FSH meer gebruikt, maar wel de LH-remmer (indien van toepassing). Bij een schema met Triptofem® wordt dit medicijn op de dag van de HCG-injectie niet toegediend.
De Follikelpunctie
De follikelpunctie vindt plaats in het St. Antonius Ziekenhuis Utrecht. Twee uur voor de punctie worden pijnstillers ingenomen (Paracetamol en Naproxen). Indien er een verhoogd infectierisico is, wordt antibiotica geadviseerd. Er wordt een infuus geprikt voor eventuele extra pijnstilling. De procedure omvat het inbrengen van een speculum, mogelijke verdoving van de vaginawand, een vaginale echo en het opzuigen van het vocht uit de follikels, inclusief de eicellen. De totale duur, inclusief voorbereiding, is ongeveer 30 minuten. De daadwerkelijke punctie duurt minder dan 10 minuten.
Na de Punctie
Na de follikelpunctie verblijft de patiënt minimaal 2 uur in het ziekenhuis voor observatie. Rust gedurende de dag van de punctie en de dagen erna wordt geadviseerd. Napijn kan worden verlicht met Paracetamol; een warme kruik kan verlichting bieden. 's Avonds wordt gestart met progesteron (Utrogestan® of Duphaston®).
Partner/Donor/Begeleider Informatie
De eicellen worden in een speciale koffer naar het UMC Utrecht vervoerd. De partner produceert sperma in het UMCU of bij het Vruchtbaarheidscentrum van het St. Antonius Ziekenhuis. Na registratie en controle van de zaadkwaliteit wordt de 'eicelkoffer' teruggebracht naar het St. Antonius Ziekenhuis. Goede zaadkwaliteit wordt bevorderd door geen zaadlozing te hebben op de dag voor de punctie en minimaal één zaadlozing in de week ervoor. Griep of koorts in de drie maanden voorafgaand aan de punctie kan de zaadkwaliteit beïnvloeden.
Bevruchting in het Laboratorium
In de loop van de middag worden de zaadcellen en eicellen bij elkaar gebracht. In de dagen daarna wordt microscopisch onderzocht of bevruchting heeft plaatsgevonden en of de bevruchte eicellen zich tot embryo's ontwikkelen.
Bij ICSI wordt onder de microscoop een zaadcel in de eicel geïnjecteerd. Dit proces duurt enkele dagen.
De Terugplaatsing (Embryotransfer)
Drie dagen na de punctie wordt gebeld door het UMCU over de bevruchting en de geplande terugplaatsing, meestal op de 3e dag na de punctie. De terugplaatsing vindt plaats in het UMCU en is meestal pijnloos. Het embryo wordt via een dun slangetje (katheter) in de baarmoeder geplaatst, onder begeleiding van een echo.
Bij een succesvolle behandeling wordt een zwangerschapstest gedaan 18 dagen na de punctie. Bij een positieve test wordt een zwangerschapsecho rond de negende week gepland. Bij een negatieve test of menstruatie wordt een afspraak gemaakt voor een nagesprek.
Nazorg en Ondersteuning
Periode van afwachten: Deze periode na de terugplaatsing kan spannend zijn.
Zwanger?: Indien de menstruatie uitblijft, mag 18 dagen na de punctie een zwangerschapstest worden gedaan.
Niet zwanger?: Bij een mislukte behandeling begint de menstruatie 10 tot 14 dagen na de punctie. Een afspraak voor een nagesprek met de arts volgt.
Bewegen: Normaal bewegen na terugplaatsing is geen probleem.
Niet roken: Roken wordt sterk afgeraden, zowel voor als na de terugplaatsing, omdat het de kans op zwangerschap vermindert.
Kansen en Risico's
Kans op zwangerschap: Na IVF of ICSI is de kans op zwangerschap ongeveer 25% per terugplaatsing. Meestal wordt één embryo teruggeplaatst, met een verhoogde kans op meerlingzwangerschap bij twee embryo's. De kans op succes wordt sterk beïnvloed door de leeftijd van de vrouw.
Mislukte ICSI-behandeling oorzaken:
- Wel geslaagde terugplaatsing, maar geen zwangerschap (meest voorkomend).
- Geen bevruchting van eicellen (ongeveer 5% van de paren).
- Geen embryo's geschikt voor terugplaatsing (ongeveer 3% van de paren).
Complicaties:
- Overstimulatie: Kan leiden tot te veel eiblaasjes, dikker bloed, trombose of longembolie. Vaak minder met rust en veel drinken.
- Infectie: Risico op infectie na de punctie, meestal verholpen door het lichaam zelf. Antibiotica indien nodig.
- Bloedverlies: Normaal bloedverlies na de punctie, zelden hevige bloedingen.
- Miskraam: Kans op miskraam is iets groter (20-25%), mede door hogere leeftijd van de vrouwen.
- Buitenbaarmoederlijke zwangerschap: Embryo nestelt zich buiten de baarmoeder.
- Meerlingzwangerschap: Verhoogde risico's voor moeder en kinderen.
Lange termijn effecten: Hoewel IVF/ICSI relatief jonge methoden zijn, wijzen onderzoeken erop dat kinderen geboren uit deze behandelingen geen grotere kans hebben op aangeboren afwijkingen. Er is geen verhoogde kans op kanker door de hormoonbehandeling. Langetermijneffecten worden nog onderzocht.
Vergoedingen en Kosten
De eerste drie IVF- of ICSI-behandelingen, inclusief cryo-behandelingen, worden vergoed vanuit de basisverzekering. Vergoedingen kunnen jaarlijks wijzigen. Bewaarkosten voor ingevroren embryo's in het laboratorium van het VUMC zijn voor eigen rekening (€ 56 per jaar).
Specifieke Situaties en Uitsluitingen
Leeftijdsgrenzen: In de meeste klinieken is de maximale leeftijd voor IVF/ICSI 41 jaar, volgens landelijke richtlijnen. Soms kunnen vrouwen tussen 41 en 43 jaar toch in aanmerking komen, afhankelijk van hormoonwaarden en beschikbare eiblaasjes.
HIV: Patiënten met HIV kunnen geen IVF/ICSI-behandeling krijgen vanwege besmettingsrisico.
Hepatitis B: IVF is mogelijk, maar ICSI niet, vanwege het risico dat het virus in de eicel terechtkomt.
Genetisch onderzoek en draagmoederschap: Niet mogelijk in het Isala Fertiliteitscentrum.
Psychische gesteldheid en psychosociale omstandigheden: Kunnen leiden tot een negatief advies van het IVF-team.
Contact en Administratie
Intakegesprek: Na verwijzing van de huisarts volgt een intakegesprek met de fertiliteitsarts of gynaecoloog.
Behandelplan: Na bespreking van onderzoeksresultaten en een tweede gesprek, wordt een behandelplan opgesteld.
Fertiliteitsverpleegkundige: Geeft uitleg over de behandeling, start en een behandelingsschema.
Bloedonderzoek: Verplicht voor hepatitis B, C en HIV bij ICSI. Uitslagen blijven 2 jaar geldig.
Chromosomen- en DNA-onderzoek: Soms nodig bij de man.
Behandelcontract: Ontvangen tijdens het tweede gesprek.
Postuumverklaring: Bespreking van de wens tot opstelling van een verklaring betreffende ingevroren materiaal bij overlijden van een partner.
Vruchtbaarheidspoli: Telefonisch bereikbaar voor afspraken (036 868 95 44) en medische vragen tijdens het verpleegkundig spreekuur (036 868 95 45).