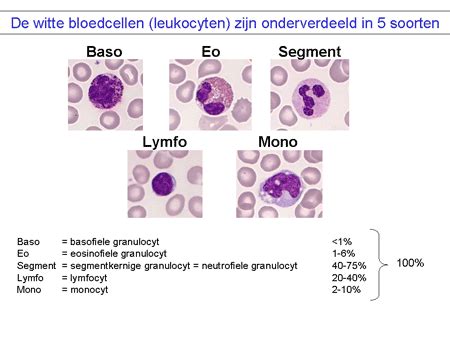
Bloedcellen hebben een beperkte levensduur, daarom worden er levenslang nieuwe bloedcellen aangemaakt in het beenmerg. Bij een standaard bloedonderzoek worden het aantal en de verschillende soorten witte bloedcellen en het aantal bloedplaatjes bepaald. De bekomen waarden noemen we de bloedformule. Bij de analyse van de witte bloedcellen wordt steeds een onderscheid gemaakt tussen de verschillende soorten: neutrofielen, lymfocyten, eosinofielen, monocyten en blasten. Elk van deze soorten witte bloedcellen heeft een specifieke functie. Neutrofielen en lymfocyten zorgen voor de verdediging tegen infecties. Eosinofielen komen tussen bij allergieën. Monocyten spelen een rol in ons afweersysteem. Blasten zijn voorlopers in de levenslange aanmaak van nieuwe bloedcellen. Bloedplaatjes komen tussen in de bloedstolling. De resultaten worden weergegeven als een cijfer, namelijk het aantal cellen per liter bloed. Dat cijfer wordt steeds vergeleken met de referentiewaarden. Voor kinderen zijn er leeftijdsspecifieke referentiewaarden vastgesteld. Voor de bloedplaatjes wijken deze niet veel af van de waarden voor volwassenen.
Tekort aan witte bloedcellen bij pasgeborenen
Kinderen hebben vaak een verminderd aantal witte bloedcellen. In de meeste van deze gevallen is het aantal neutrofielen minder dan 1,0 x 109/l. Men spreekt dan van neutropenie. De oorzaak kan een ziekte of een verminderde aanmaak in het beenmerg zijn. De voornaamste oorzaak is een virale infectie. Het gebrek aan neutrofielen verdwijnt weer als de infectie voorbij is. Als er bij een pasgeborene echter een te laag aantal neutrofielen wordt vastgesteld, is dit een alarmteken voor een mogelijk beginnende ernstige infectie. Een aanhoudend tekort aan neutrofielen tijdens de eerste kinderjaren kan een teken zijn van een auto-immuunziekte, waarbij het afweersysteem niet goed functioneert, of kan door geneesmiddelen veroorzaakt worden.
In meer zeldzame gevallen worden er door het beenmerg minder witte bloedcellen geproduceerd. Dit kan te wijten zijn aan kwaadaardige aandoeningen zoals leukemie of aan aangeboren of verworven syndromen die de productie van witte bloedcellen beïnvloeden.
Teveel aan witte bloedcellen
Een hoger dan normaal aantal witte bloedcellen kan te wijten zijn aan:
- een bacteriële infectie (veel neutrofielen)
- kinkhoest of klierkoorts (veel lymfocyten)
- leukemie (veel blasten, weinig neutrofielen)
- behandeling met medicatie (bijv. cortisone)
- eosinofilie (bijv. bij een parasitaire infectie of allergie)
- fysieke stress, pijn of angst
Als het aantal of de verdeling van de witte bloedcellen gewijzigd is, kan het zinvol zijn om onder de microscoop te kijken naar de vorm van de cellen. Soms is het nodig om het beenmerg rechtstreeks te onderzoeken, bijv. als een onderliggende kwaadaardige aandoening zoals leukemie vermoed wordt. Meestal zijn er dan ook andere afwijkingen, zoals een vergrote milt of lever, een aanhoudend of zeer uitgesproken tekort aan neutrofielen, een verhoogd aantal blasten, een tumor of een gelijktijdige vermindering van het aantal rode bloedcellen en bloedplaatjes.
Tekort aan bloedplaatjes (trombocytopenie)
Een milde daling van het aantal bloedplaatjes (tussen 100-150 x 109/l) komt vaak voor bij kinderen en wordt dikwijls veroorzaakt door een virale infectie zoals een verkoudheid of griep. Het kan ook te wijten zijn aan een verminderde aanmaak van bloedplaatjes in het beenmerg of aan een verhoogde afbraak van bloedplaatjes.
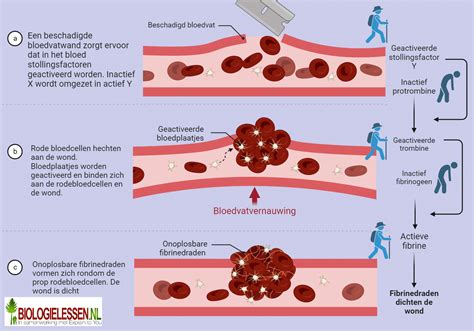
Bloedplaatjes of trombocyten zijn belangrijk voor de stolling van het bloed. Er is een verhoogd risico op bloedingen als het aantal bloedplaatjes daalt onder de 50 x 109/l door een productiedefect of onder de 30 x 109/l door een verhoogde afbraak. Een kind met een tekort aan bloedplaatjes en een bloeding moet dringend doorverwezen worden naar het ziekenhuis. Soms kan er ook sprake zijn van pseudotrombocytopenie. De telling van het aantal bloedplaatjes is dan verstoord door een reactie in de tube van de bloedafname.
Oorzaken van trombocytopenie
Trombocytopenie betekent een tekort aan bloedplaatjes. Bloedplaatjes zijn nodig voor de bloedstolling. Bij een tekort aan bloedplaatjes kan het bloed niet goed stollen bij een verwonding. Ook kan het tekort tot spontane bloedingen leiden.
Trombocytopenie kan diverse oorzaken hebben:
- Een verstoorde aanmaak: Dit kan komen door medicijngebruik (bijv. geneesmiddelen tegen epilepsie zoals valproaat), chemotherapie die de aanmaak van bloedcellen in het beenmerg remt, of aangeboren genetische afwijkingen (congenitale trombocytopenie).
- Een verhoogd verbruik of wegvangen van bloedplaatjes: Dit kan gebeuren bij bepaalde ziektes zoals sikkelcelziekte, waarbij de milt vergroot raakt en bloedplaatjes versneld worden afgebroken (pooling). Ook kan het afweersysteem foutief antistoffen aanmaken tegen bloedplaatjes, wat leidt tot immuungemedieerde trombocytopenie (zie verder).
Een veelvoorkomende oorzaak is chemotherapie. Die remt de aanmaak van bloedcellen in het beenmerg. Daarom krijgen kankerpatiënten vaak een bloedplaatjestransfusie. Wist je dat wel 70% van de gedoneerde bloedplaatjes naar kankerpatiënten gaan?
Trombocytopenie bij pasgeborenen en premature baby's
In zeldzame gevallen maken zwangere vrouwen antistoffen aan tegen de bloedplaatjes van hun baby. Die bloedplaatjes kunnen worden afgebroken waardoor de baby risico heeft op bloedingen. Dit kan gebeuren als er eiwitten (antigenen) van de vader op de bloedplaatjes van het kind zitten; het afweersysteem van de moeder herkent die antigenen als lichaamsvreemd en gaat afweerstoffen aanmaken. Dit fenomeen staat bekend als FNAIT (Foetale en Neonatale Allo-immuun Trombocytopenie). De ernstige vorm met verhoogde bloedingsneiging komt maar heel zelden voor (0,15% van de pasgeborenen met moederlijke FNAIT-antistoffen). De baby kan dan een hersenbloeding (intra-ventriculaire bloeding) of een orgaanbloeding (long, darmen) krijgen. Bij een verhoogde bloedingsneiging door FNAIT is behandeling nodig.
Bij te vroeg geboren baby's wordt regelmatig een ernstig bloedplaatjestekort gemeten. Dit kan leiden tot bloedingen, bijvoorbeeld in de hersenen. Onderzoek heeft uitgewezen dat het terughoudend zijn met bloedplaatjestransfusies bij premature baby's significant beter is dan ze te snel toe te dienen. Het advies luidt om een transfusie te geven als het aantal bloedplaatjes onder de 25 miljard per liter is gedaald, aangezien een deel van deze heel kleine baby's een laag bloedplaatjesgehalte goed blijkt te kunnen doorstaan zonder een bloeding te ontwikkelen.
Immuuntrombocytopenie (ITP) bij kinderen
Immuuntrombocytopenie (ITP) is een aandoening waarbij het lichaam antistoffen aanmaakt tegen de eigen bloedplaatjes. Dit is een auto-immuunziekte. De antistoffen en bloedplaatjes vormen een complex dat wordt afgebroken door de lever en/of de milt. Hierdoor worden bloedplaatjes die in zo'n complex met antistoffen zitten, sneller afgebroken dan normaal.
ITP kan op alle leeftijden ontstaan, ook op kinderleeftijd. Bij kinderen gaat ITP vaak vanzelf over. Ongeveer 50-60% van de kinderen herstelt binnen drie maanden. Ongeveer 20% herstelt binnen een jaar, en ongeveer 20% houdt langer dan een jaar klachten (chronische ITP). Artsen delen ITP in drie categorieën in: de eerste is de tijdsduur van de aandoening (acuut binnen drie maanden, persisterend langer dan drie maanden, chronisch langer dan een jaar). De tweede is het verschil tussen primaire (waarbij er geen andere ziekte is) en secundaire ITP (als gevolg van een andere ziekte of medicatie). De derde categorie is wel of niet behandelen, afhankelijk van de bloedingsneiging.
Oorzaken van ITP
De precieze oorzaak van primaire ITP bij kinderen is niet altijd duidelijk. Men denkt dat het immuunsysteem van jonge kinderen nog niet volledig ontwikkeld is, waardoor er fouten kunnen worden gemaakt. Secundaire ITP kan ontstaan als gevolg van:
- Infecties: Virussen zoals het Epstein-Barr-virus (ziekte van Pfeiffer) en cytomegalovirus, maar ook bacteriën zoals Helicobacter of Mycoplasma, kunnen bij kinderen een soort kruisreactie geven en ITP veroorzaken. Dit mechanisme wordt molecular mimicry genoemd, waarbij antistoffen die gericht zijn tegen een virus per ongeluk ook bloedplaatjes aanvallen.
- Andere auto-immuunziekten: ITP kan onderdeel zijn van andere auto-immuunziekten zoals SLE (systemische lupus erythematodes).
- Primaire immuundeficiënties: Soms zit er een fout in aanleg in het afweersysteem, zoals bij CVID (common variable immunodeficiency) of ALPS (auto-immuun lymfo-proliferatief syndroom).
Symptomen van ITP
De belangrijkste klachten van weinig bloedplaatjes zijn bloedingen:
- Huidbloedingen: Blauwe plekken of puntbloedinkjes (petechiën).
- Slijmvliesbloedingen: Neusbloedingen, tandvleesbloedingen.
- Hevige menstruaties bij meisjes.
- Langer nabloeden bij wondjes.
Er is een iets verhoogde kans op het ontstaan van ernstige bloedingen, zoals maag-darm bloedingen, longbloedingen of hersenbloedingen; deze komen gelukkig zelden voor bij ITP. Daarnaast is vermoeidheid een veelgehoorde klacht.
Diagnostiek en behandeling van ITP
De diagnose ITP wordt gesteld op basis van het bloedonderzoek dat een laag aantal bloedplaatjes aantoont, in combinatie met het uitsluiten van andere oorzaken. Soms kan het nodig zijn om het beenmerg te onderzoeken, maar dit is over het algemeen niet nodig om de diagnose ITP te stellen. Als er twijfel is, kan het bepalen van de ITP-antistoffen in het bloed helpen.
De behandeling van ITP hangt af van de ernst van de bloedingsneiging. Vaak wordt eerst afgewacht, vooral bij kinderen, omdat de aandoening vaak vanzelf overgaat. Als behandeling nodig is, zijn de eerste keuzes:
- Prednison of dexamethason: Deze medicijnen onderdrukken het immuunsysteem. Het duurt meestal ongeveer een week voordat er effect wordt gezien.
- IVIg (intraveneuze immuunglobuline): Wordt vooral gegeven in spoedsituaties, omdat het snel maar slechts kortdurend werkt (ongeveer drie weken). Het idee is dat IVIg de ITP-antistoffen verdunt of de recycling van antistoffen tijdelijk belemmert.
- TPO-RA (trombopoietine-receptor agonisten): Stimuleren de aanmaak van bloedplaatjes.
- Trombocytentransfusies: Worden soms gegeven in acute situaties totdat andere medicijnen gaan werken.
- Tranexaminezuur: Helpt bloedstolsels te stabiliseren en wordt vooral ingezet bij slijmvliesbloedingen.
- NovoSeven: Wordt ingezet bij levensbedreigende bloedingen om de stolling te versnellen.
- Rituximab: Een medicijn dat tijdelijk B-cellen verwijdert, de cellen die antistoffen aanmaken.
- Splenectomie (operatieve verwijdering van de milt): Kan effectief zijn bij ongeveer 2 op de 3 mensen, maar wordt niet altijd toegepast omdat het risico op infecties na verwijdering van de milt verhoogd is.
De keuze voor behandeling wordt altijd in overleg met de patiënt gemaakt, rekening houdend met de mogelijke bijwerkingen.
Wanneer je lichaam zichzelf aanvalt – Auto-immuunziekte
Infecties bij pasgeboren baby's: Vroege vorm
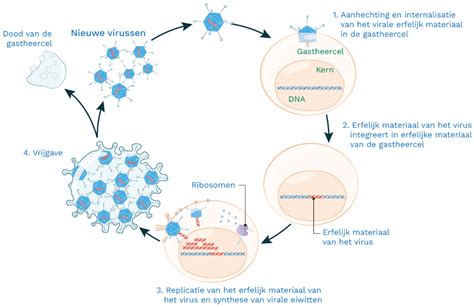
Als een baby binnen drie dagen na de geboorte door een infectie ziek wordt, spreken we van een early-onset neonatale infectie. Deze infectie kan mild verlopen, maar ook ernstig, waardoor soms beademing of bloeddrukverhogende medicijnen nodig zijn. De infectie kan zich snel ontwikkelen, soms binnen enkele uren. Het komt zelfs voor dat de ziekte slecht afloopt, ondanks snelle behandeling.
Risicofactoren en preventie
Tijdens de zwangerschap of de bevalling zijn er niet altijd aanwijzingen voor een verhoogde kans op deze ziekte. Soms is wel bekend dat uw baby een verhoogde kans heeft. Eén op de vijf zwangere vrouwen is draagster van de GBS (Groep B Streptococcus), zonder dat zij hiervan zelf klachten heeft. Zij draagt deze bacteriën dan bij zich in de vagina (schede). Dat kan meestal geen kwaad, maar een klein aantal baby's wordt ziek door deze bacterie. Als bepaalde risicofactoren op u van toepassing zijn, krijgt u voor of tijdens uw bevalling preventief antibiotica (meestal penicilline). Onderzoek naar GBS wordt in Nederland niet standaard bij elke zwangere gedaan.
Andere bacteriën, zoals E. coli, kunnen ook een infectie veroorzaken. Als uw kindje geboren is, wordt gekeken of een behandeling met antibiotica nodig is. Een baby kan langzaam of soms heel snel ziek worden. Om ziekteverschijnselen te herkennen is vooral een goede observatie belangrijk. Deze klachten worden bij een baby gezien als alarmsignalen. Het is dan noodzakelijk om snel contact met een zorgverlener te zoeken.
Diagnostiek en behandeling van neonatale infecties
Als een arts vermoedt dat een baby een infectie heeft, volgt er altijd een opname, nader onderzoek en behandeling met antibiotica. Dit nader onderzoek bestaat onder andere uit een bloedkweek en bloedonderzoek. Het kan ook nodig zijn om een ruggenprik te verrichten. Krijgt uw kindje een behandeling met antibiotica, dan bedraagt de duur van de behandeling minstens 36 tot 48 uur. Daarna wordt beoordeeld hoe waarschijnlijk een infectie is. Als een infectie onwaarschijnlijk is, worden de antibiotica gestopt. Als in de bloedkweek of in de kweek van het hersenvocht wel een bacterie wordt gevonden, is de behandeling langer. De duur van de antibioticabehandeling is afhankelijk van de aard van de infectie en welke bacterie wordt gevonden. Een infectie kan bijvoorbeeld leiden tot bloedvergiftiging (sepsis), hersenvliesontsteking (meningitis) of longontsteking (pneumonie).
tags: #infectie #pasgeboren #baby #bloedplaatjes #veels #te