Een buitenbaarmoederlijke zwangerschap, ook wel extra-uteriene graviditeit (EUG) genoemd, is een zwangerschap die zich buiten de baarmoederholte ontwikkelt. In de overgrote meerderheid van de gevallen nestelt de zwangerschap zich in de eileider. Deze specifieke vorm van zwangerschap kan gepaard gaan met variërende klachten, variërend van het volledig ontbreken van symptomen tot symptomen als vaginaal bloedverlies en buikpijn, die zowel mild als hevig kunnen zijn. De behandeling van een buitenbaarmoederlijke zwangerschap is afhankelijk van de aanwezige klachten en de gemeten waarde van het zwangerschapshormoon (hCG) in het bloed.
Het Ontstaan van een Buitenbaarmoederlijke Zwangerschap
Gedurende de eisprong komt er een eicel vrij uit de eierstok, die vervolgens wordt opgevangen door het uiteinde van de eileider. Wanneer een zaadcel deze eicel bevrucht, begint de reis naar de baarmoederholte, die doorgaans ongeveer vier tot vijf dagen duurt. Normaal gesproken nestelt de bevruchte eicel zich in het baarmoederslijmvlies. Wanneer de innesteling echter buiten de baarmoederholte plaatsvindt, ontstaat een buitenbaarmoederlijke zwangerschap.
Dit fenomeen doet zich voor bij minder dan 1% van alle zwangerschappen. De meest voorkomende locatie voor een buitenbaarmoederlijke zwangerschap is de eileider, wat leidt tot de term 'tubaire EUG'. In een kleiner percentage van de gevallen kan de innesteling elders plaatsvinden.
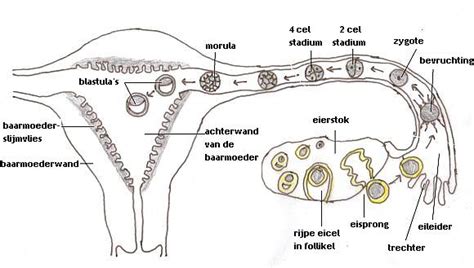
Factoren die het Risico Vergroten
Bepaalde omstandigheden kunnen de kans op een buitenbaarmoederlijke zwangerschap vergroten:
- Langdurige onvruchtbaarheid.
- Na een IVF-behandeling (in-vitrofertilisatie).
- Bij zogenaamde DES-dochters (vrouwen wier moeders tijdens de zwangerschap DES hebben gebruikt).
- Aanwezigheid van verklevingen in de buikholte, bijvoorbeeld na een eerdere buikoperatie, met name na een blindedarmontsteking (appendicitis).
- Endometriose.
Symptomen van een Buitenbaarmoederlijke Zwangerschap
In de beginfase van een buitenbaarmoederlijke zwangerschap kunnen er geen specifieke klachten optreden. Na verloop van tijd kunnen echter de volgende symptomen zich manifesteren:
- Vaginaal bloedverlies.
- Pijn aan één zijde van de buik of onderin de buik.
Deze symptomen kunnen soms worden verward met een abnormale of late menstruatie, of doen denken aan een miskraam.
De klachten van een buitenbaarmoederlijke zwangerschap treden doorgaans op tussen de 5e en de 12e week van de zwangerschap. Het precieze moment waarop de symptomen beginnen, is mede afhankelijk van de locatie waar de bevruchte eicel zich heeft ingenesteld.
Ernstige Symptomen: Scheuring van de Eileider
Een ernstige complicatie is de scheuring van de eileider. Dit kan leiden tot plotseling optredende, hevige buikpijn, vaak gepaard gaand met schouderpijn en loze aandrang (het gevoel van ontlasting zonder dat dit daadwerkelijk het geval is). Deze symptomen worden veroorzaakt door de aanwezigheid van bloed in de buikholte.
Diagnose van een Buitenbaarmoederlijke Zwangerschap
De diagnose van een buitenbaarmoederlijke zwangerschap begint meestal met een zwangerschapstest in de urine. Indien er klachten zijn en de zwangerschapstest positief is, zal de arts de patiënte doorverwijzen naar een gynaecoloog of echoscopist voor een inwendige, vaginale echo.
Met behulp van deze echo kan de gynaecoloog vaststellen of de zwangerschap zich in de baarmoeder bevindt. Als de echo geen duidelijke zwangerschap laat zien, of slechts enige vochtophoping in de buik, wordt de waarde van het zwangerschapshormoon, humaan choriongonadotrofine (hCG), in het bloed gemeten.
- Een hoge waarde van het hCG-hormoon verhoogt de waarschijnlijkheid van een buitenbaarmoederlijke zwangerschap.
- Bij een lage waarde van het hCG-hormoon en minimale klachten, kan in sommige gevallen worden volstaan met afwachten, hoewel het risico op een buitenbaarmoederlijke zwangerschap aanwezig blijft. In dit scenario volgen poliklinische controles met herhaalde bloedonderzoeken en/of vaginale echo's.
Wanneer de waarde van het hCG-hormoon in het bloed daalt, duidt dit erop dat de buitenbaarmoederlijke zwangerschap vanzelf oplost. Het zwangerschapshormoon wordt gecontroleerd totdat het niet meer detecteerbaar is.
Behandeling van een Buitenbaarmoederlijke Zwangerschap
Een zwangerschap buiten de baarmoeder kan nooit tot een voldragen baby leiden en de bevruchte eicel kan niet alsnog in de baarmoeder worden geplaatst.
Operatieve Behandeling
Een operatieve behandeling kan worden uitgevoerd middels een kijkoperatie (laparoscopie) of via een bikinisnede (laparotomie). Tijdens de operatie kan de buitenbaarmoederlijke zwangerschap op twee manieren worden verwijderd:
- Eileidersparend (tubostomie): Er wordt een sneetje in de eileider gemaakt om de zwangerschap te verwijderen.
- Tubectomie: De gehele eileider, inclusief de buitenbaarmoederlijke zwangerschap, wordt verwijderd.
Het is momenteel nog niet eenduidig vastgesteld welke van deze chirurgische methoden het meest bevorderlijk is voor het behoud van vruchtbaarheid.

Medicinale Behandeling
Wanneer de waarde van het hCG-hormoon in het bloed laag is, kan soms worden gekozen voor een behandeling met één of meerdere injecties met methotrexaat, een celdodend middel. Deze behandeling brengt geen gevaar met zich mee voor de vruchtbaarheid of voor eventuele toekomstige zwangerschappen en wordt doorgaans poliklinisch uitgevoerd.
Een week na de kuur wordt de waarde van het hCG-hormoon opnieuw bepaald. Bijwerkingen van methotrexaat kunnen bestaan uit:
- Geïrriteerde mond (aften).
- Irritatie van de ogen (roodheid, tranen).
- Maag- en darmklachten.
Deze klachten zijn doorgaans tijdelijk en verdwijnen binnen ongeveer een week. Goede mondhygiëne, het vermijden van alcohol en direct zonlicht, en voldoende vochtinname kunnen verlichting bieden. Het gebruik van aspirine, pijnstillers zoals NSAID's (waaronder ibuprofen en voltaren), antibiotica en vitaminepreparaten met foliumzuur wordt afgeraden. Paracetamol is wel toegestaan.
Indien de behandeling met methotrexaat niet effectief is en de waarde van het hCG-hormoon onvoldoende daalt, kan een tweede kuur noodzakelijk zijn.
Complicaties en Nazorg
De belangrijkste complicatie bij een eileidersparende operatie is het achterblijven van zwangerschapsweefsel in de eileider of elders in de buik, wat bekend staat als persisterende trofoblast. De kans hierop varieert van 5% tot 20%. Na een dergelijke operatie is controle van het hCG-hormoon essentieel. Als de waarde van het hormoon onvoldoende daalt of zelfs stijgt, duidt dit op achtergebleven zwangerschapsweefsel.
Bij de behandeling met methotrexaat en bij de eileidersparende operatie kan er een periode van onzekerheid ontstaan doordat de waarde van het hCG-hormoon langzaam daalt.
Herstel na Behandeling
Een buitenbaarmoederlijke zwangerschap is zowel lichamelijk als psychisch een zware gebeurtenis. Naast het verlies van de zwangerschap, kan er ook angst ontstaan over toekomstige vruchtbaarheid.
Indien er een eileider is verwijderd en de andere eileider beschadigd lijkt te zijn, kan de kans op een spontane zwangerschap klein zijn. In dergelijke gevallen kan de arts IVF-behandeling adviseren.
Het litteken na een operatie kan de eerste maanden pijnlijk blijven. Het gevoel in de huid rondom het litteken kan tijdelijk verminderd zijn door doorsnijding van kleine zenuwen, maar dit gevoel kan later terugkeren.
Na een behandeling, met name met methotrexaat, wordt geadviseerd om minstens één menstruatie af te wachten alvorens opnieuw zwanger te proberen te worden. Na een behandeling met methotrexaat is het doorgaans aan te raden om de eerste drie maanden niet zwanger te raken.
Bij een nieuwe zwangerschap kan een vroege vaginale echo worden gemaakt om de locatie van de innesteling te controleren. Het risico op een herhaalde buitenbaarmoederlijke zwangerschap is ongeveer 15% tot 20% hoger.
Voor steun en contact met lotgenoten kan men terecht bij organisaties zoals Freya.
Inseminatie (IUI)
tags: #verdikt #baarmoederslijmvlies #buitenbaarmoederlijke #zwangerschap