Deze informatie is bedoeld om veelgestelde vragen over onderzoeken en behandelingen van de afdeling Voortplanting te beantwoorden. Indien uw specifieke vraag hier niet wordt beantwoord, kunt u contact opnemen voor het maken van een afspraak, waarvoor een verwijsbrief nodig is.
Registratie voor een afspraak kan het beste op een computer worden voltooid, aangezien dit vaak beter werkt dan op een telefoon. De verwerking van de registratie neemt doorgaans 14 werkdagen in beslag, afhankelijk van uw zorgvraag, het soort afspraak, en hoe snel u de registratie en bijbehorende vragenlijsten invult.
Momenteel zijn er geen wachtlijsten. Veel vrouwen ervaren na het starten van de pil lichte spotting of bruine afscheiding; dit is normaal en het advies is om gewoon door te gaan met het pilgebruik en het behandelschema aan te houden. Na het overstappen op Decapeptyl kan er nog een bloeding of menstruatie optreden.
Wanneer IVF Herstarten?
In de regel wordt opnieuw met IVF begonnen wanneer uw kind de leeftijd van één jaar heeft bereikt. Echter, in overleg met uw arts kunnen hierover andere afspraken worden gemaakt.
IVF-behandelingen, inclusief cryobehandelingen, worden tot een leeftijd van 43 jaar aangeboden. Patiënten die eerder drie behandelingen hebben ondergaan, zowel in het ziekenhuis als elders, komen mogelijk in aanmerking voor verdere opties.
Onderzoeken en Diagnostiek
Voor en tijdens de behandeling kan het noodzakelijk zijn om bloed te prikken voor serologie (infectieziekten), hormonen en/of genetisch onderzoek. Ons laboratorium beschikt over aanzienlijke expertise op het gebied van mannelijke onvruchtbaarheid en verminderde zaadkwaliteit. Een semenanalyse (zaadonderzoek) in ons lab kan aanvullende informatie verschaffen voor de diagnose of voor beslissingen rondom de behandeling.
In het Radboudumc worden alle typen ICSI's uitgevoerd, zelfs wanneer er slechts zeer weinig zaad beschikbaar is. TESE- en Pesa-behandelingen bij de man worden al lange tijd in het Radboudumc aangeboden, waarvoor wij een expertisecentrum zijn.
Onze kliniek beschikt niet over een zaadbank met donorzaad. Informatie over mogelijke invloeden van bepaalde ziekten tijdens de behandeling en zwangerschap is beschikbaar. In specifieke gevallen kan het nodig zijn de behandeling uit te stellen.
Gezondheid en Leefstijl
De griepprik wordt als niet schadelijk beschouwd voor zwangeren of het ongeboren kind. Zwangeren uit de doelgroep ontvangen al decennialang de griepprik, en het Radboudumc volgt hierin het landelijk beleid.
Een gezond gewicht is cruciaal voor de zwangerschapskansen, een ongecompliceerde zwangerschap en de gezondheid van het kind. Overgewicht kan de technische uitvoering van vruchtbaarheidsonderzoek of -behandeling bemoeilijken of gepaard laten gaan met verhoogde risico's en complicaties. Om deze reden kan uw behandelend arts adviseren om af te vallen of juist aan te komen, waarbij uw persoonlijke behandelplan hierop wordt afgestemd.
Temperatuursverhoging kan een negatieve invloed hebben op de zaadkwaliteit. Het kan daarom verstandig zijn de behandeling uit te stellen tot maximaal 3 maanden na de koortsperiode. Bij een temperatuur boven de 38,5°C bij de man, wordt geadviseerd deze te onderdrukken met Paracetamol (4x per dag 500 mg) tot de temperatuur gezakt is.
Kosten en Vergoedingen
Het medisch personeel kan geen informatie verstrekken over de kosten. Voor informatie over vergoedingen door uw zorgverzekering kunt u contact opnemen met uw verzekeraar. Kosten die het Radboudumc in rekening brengt, vindt u onder 'Kosten van Zorg'. De eerste drie IVF/ICSI-behandelingen, inclusief bijbehorende cryobehandelingen, worden vergoed door de verzekering.
Genetisch Onderzoek en Erfelijkheid
Voor uw behandeling kan genetisch onderzoek noodzakelijk zijn, gericht op de oorzaken van vruchtbaarheidsproblemen. Erfelijke ziekten kunnen relevant zijn voor arbeidsongeschiktheids- of levensverzekeringen, met name bij aandoeningen met een hoge kans op jong arbeidsongeschiktheid of overlijden.
Behandelingen in het Buitenland en Donorzaad
De afdeling Voortplantingsgeneeskunde kan geen deel van de controles overnemen voor behandelingen die in het buitenland plaatsvinden. Dit betekent dat er geen medewerking wordt verleend aan het uitvoeren van echo's voor het meten van de endometriumdikte.
Het is in Nederland verboden om anonieme donoren te gebruiken in het kader van eiceldonatiebehandelingen. Sinds 1 juni 2004 is de Wet Donorgegevens Kunstmatige Bevruchting van kracht, waardoor anoniem doneren van sperma niet meer mogelijk is. Spermadonoren worden sinds 1 april 2025 landelijk geregistreerd om het aantal kinderen per donor te reguleren en de rechten van donorkinderen te versterken. Alle donoren en behandelingen worden geregistreerd bij het College Donorgegevens Kunstmatige Bevruchting (Cdkb).
Tot 2018 gold een maximum van 25 kinderen per donor. De landelijke registratie toont aan dat dit aantal in sommige gevallen is overschreden. Ouders die voor 2004 anoniem spermadonor waren, worden opgeroepen zich bekend te maken zodat kinderen die met hun sperma verwekt zijn, informatie over hun biologische afkomst kunnen vinden.
Onderzoek heeft aangetoond dat het voor kinderen van groot belang is te weten dat ze geboren zijn na donorinseminatie, om te voorkomen dat het een 'familiegeheim' wordt. Ouders die dit nog niet met hun kinderen hebben besproken, kunnen overwegen dit alsnog te doen. Hulp bij het informeren van kinderen is beschikbaar.

Het Gebruik van de mijnRadboud Account
Patiënten van de poli Voortplantingsgeneeskunde worden verzocht een mijnRadboud account aan te maken. Veel communicatie met patiënten verloopt via dit platform, waar ook de uitslag van behandelingen kan worden doorgegeven en vragen gesteld kunnen worden.
Medicatie en Leveringsproblemen
Het Radboudumc kan, net als andere ziekenhuizen, te maken krijgen met leveringsproblemen van medicatie. In dergelijke gevallen wordt een geschikt alternatief door de apotheek verstrekt.
Gezondheidsrichtlijnen tijdens Behandeling
Patiënten met besmettelijke klachten wordt verzocht niet naar het ziekenhuis te komen en telefonisch contact op te nemen voor advies. Dit geldt tevens voor partners.
Fysieke Symptomen tijdens IVF/ICSI
Tijdens de stimulatieperiode kunnen de eierstokken groter worden, wat kan leiden tot een dikkere onderbuik, met name 's avonds, en een 'voller gevoel'. Sommige vrouwen ervaren steekjes in de onderbuik, vooral aan de zijkanten. Misselijkheid kan duiden op onvoldoende vochtinname. Vragen hierover kunnen gesteld worden tijdens het verpleegkundig spreekuur.
Plotselinge, scherpe buikpijn die anders aanvoelt dan tijdens de stimulatie, of misselijkheid, braken en pijn in de onderbuik, vereisen medische aandacht.
IVF/ICSI Behandelingsproces
Voorbereiding en Medicatie
Soms is het noodzakelijk om voorafgaand aan de behandeling de anticonceptiepil te gebruiken gedurende gemiddeld 3-4 weken, beginnend op de derde dag van de menstruatie. De pil voorkomt een natuurlijke cyclus en helpt bij het verdelen van patiënten over de planningsweken. In sommige gevallen moet de pil langer geslikt worden om in een specifieke planningsweek te passen.
Mogelijke bijwerkingen van de pil zijn onregelmatig vaginaal bloedverlies, gevoelige borsten, hoofdpijn, misselijkheid, braken, depressieve stemming en vocht vasthouden. Een ernstige, doch zeldzame bijwerking is trombose (trombosebeen of longembolie).
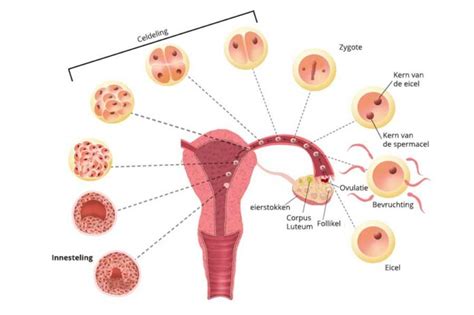
Een IVF (in vitro fertilisatie)- of ICSI (intracytoplasmatische spermacelinjectie)-behandeling wordt gestart na overleg met de gynaecoloog of fertiliteitsarts. IVF is een medische behandeling voor vruchtbaarheidsproblemen.
De behandeling bestaat uit vijf stappen:
- Stimulatie van de eierstokken: U krijgt hormonen toegediend (injecties) om de groei van meerdere eiblaasjes te stimuleren. Regelmatige echo's controleren de reactie van het lichaam.
- Stoppen van de eigen cyclus: Een extra medicijn legt de natuurlijke menstruatiecyclus tijdelijk stil om een te vroege eisprong te voorkomen.
- Rijpen van de eicellen: Vlak voor de punctie krijgt u een hCG-injectie om de eicellen te laten rijpen en los te komen.
- Eicelpunctie: De eiblaasjes worden één voor één aangeprikt en het vocht met de eicellen wordt opgezogen. Dit gebeurt onder plaatselijke verdoving via een infuus.
- Bevruchting en terugplaatsing: De eicellen worden in het laboratorium samengebracht met zaadcellen. Na enkele dagen wordt een embryo teruggeplaatst in de baarmoeder.
Niet alle embryo's overleven de invries- en ontdooiprocedure.
ICSI: Een Specifieke Vorm van IVF
ICSI is een speciale vorm van IVF waarbij een laborant één zaadcel in een rijpe eicel injecteert. Het grootste deel van de behandeling is gelijk aan IVF.
Risico's en Contra-indicaties
Een IVF- of ICSI-behandeling kan te riskant zijn voor de gezondheid bij bepaalde ziektes of aandoeningen. Psychische aandoeningen, psychosociale omstandigheden en/of verslavingen kunnen leiden tot een negatief advies van het IVF-team.
Patiënten met HIV kunnen geen IVF- of ICSI-behandeling ondergaan vanwege het besmettingsrisico. Patiënten met hepatitis B kunnen wel een IVF-behandeling krijgen, maar geen ICSI, omdat het virus volgens de Nederlandse richtlijnen in de eicel kan komen.
In de meeste klinieken is de maximale leeftijd voor IVF of ICSI 41 jaar. Na deze leeftijd wordt de behandeling meestal niet meer uitgevoerd, hoewel vrouwen tussen 41 en 43 jaar in sommige gevallen toch in aanmerking kunnen komen, afhankelijk van hormoonwaarden en het aantal eiblaasjes.
Intake en Planning
Na verwijzing van de huisarts volgt een intakegesprek met de fertiliteitsarts of gynaecoloog om mogelijke behandelingen en benodigde onderzoeken te bepalen. In een tweede gesprek worden de onderzoeksresultaten besproken en krijgt u uitleg over de behandeling en risico's. Na het opstellen van een behandelplan, wordt u ingepland. De fertiliteitsverpleegkundige bespreekt de planning, de behandeling, medicatie en het behandelschema.
Bij ICSI is bloedonderzoek op hepatitis B, C en HIV verplicht. Een negatieve uitslag blijft 2 jaar geldig. Soms is bij de man chromosomen- en DNA-onderzoek nodig.
Tijdens het tweede gesprek met de fertiliteitsverpleegkundige wordt besproken of een postuumverklaring nodig is, waarin wordt vastgelegd wat er met ingevroren materiaal moet gebeuren bij overlijden van een partner. Zonder deze verklaring wordt ingevroren materiaal vernietigd.
Foliumzuur en Vitamine D
Foliumzuur is een belangrijke vitamine voor de zwangerschapswens en zwangerschap. Bij een verhoogd risico op een open ruggetje is extra foliumzuur nodig. Vitamine D is ook belangrijk voor de calciumopname tijdens de zwangerschap.
De IVF/ICSI Stappen Gedetailleerd
Stap 1: Medicatie en Stimulatie
U krijgt voorgeschreven medicijnen om uw cyclus te reguleren en de follikels te laten ontwikkelen en rijpen. Bijwerkingen zijn mogelijk, maar niet iedereen ervaart ze. Het is cruciaal om de medicijnen zorgvuldig te gebruiken en het behandelschema te volgen.
Soms wordt gestart met de anticonceptiepil om de cyclus te reguleren en de behandeling te plannen. Vervolgens volgt een periode van dagelijkse hormooninjecties om de groei van eiblaasjes te stimuleren. Regelmatige echo's monitoren de reactie van uw lichaam. Een extra medicijn legt de eigen menstruatiecyclus stil om een te vroege eisprong te voorkomen. Vlak voor de punctie wordt een hCG-injectie gegeven om de eicellen te laten rijpen.
Stap 2: Eicelpunctie
Uw partner levert sperma in. U krijgt een potje mee met instructies. Vlak voor de punctie krijgt u via een infuus een pijnstiller. Een speculum wordt ingebracht, waarna de arts met een echo-apparaat en een holle naald de eiblaasjes aanprikt en het vocht met eicellen opzuigt. Na de procedure gaat u naar de uitslaapkamer om bij te komen. U hoort hoeveel eicellen zijn gevonden.
Lichte klachten zoals buikpijn of vaginaal bloedverlies zijn normaal en verdwijnen vanzelf. Bij verergering van pijn of bloedverlies is medische aandacht vereist. Na de punctie begint u met vaginale capsules (Utrogestan®).

Stap 3: Embryocultuur en Selectie
Het ingeleverde sperma wordt bewerkt om beweeglijke zaadcellen te scheiden. Ongeveer 4 uur na de punctie worden de eicellen samengebracht met een deel van het opgewerkte sperma. De dag na de punctie wordt gecontroleerd of de eicellen bevrucht zijn. Niet alle eicellen worden bevrucht.
Indien bevruchting heeft plaatsgevonden, kunnen de eicellen zich verder ontwikkelen tot embryo's. U ontvangt een bericht via BeterDichtbij bij bevruchting. Indien geen bevruchting plaatsvindt, wordt u telefonisch geïnformeerd.
Stap 4: Embryoterugplaatsing
Als er een bevruchting is geweest, worden één of twee embryo's teruggeplaatst in de baarmoeder. De wetgeving in Nederland bepaalt het maximum aantal terug te plaatsen embryo's: één bij de eerste en tweede behandeling, en maximaal twee bij de derde behandeling of bij vrouwen van 38 jaar of ouder. U kunt er ook voor kiezen om slechts één embryo terug te laten plaatsen om de kans op een meerlingzwangerschap te verkleinen.
De arts en laborant selecteren de embryo's voor plaatsing. Indien er meer embryo's ontstaan, kunnen deze worden ingevroren voor latere plaatsing. Het is belangrijk om op het afgesproken tijdstip met een halfvolle blaas aanwezig te zijn.
Tijdens de terugplaatsing controleren de arts en laborant het embryo met het Matcher-systeem. Een speculum wordt ingebracht, gevolgd door een katheter in de baarmoeder, terwijl via een buikecho de positie wordt gemonitord. Het embryo wordt voorzichtig via een dun slangetje ingebracht. Dit proces is meestal pijnloos.
Na de terugplaatsing kunt u uw dagelijkse werkzaamheden hervatten en blijft u Utrogestan® gebruiken tot de zwangerschapstest.
Stap 5: Zwangerschapstest en Opvolging
U spreekt met de arts of verpleegkundige af wanneer u de zwangerschapstest doet, met uw eerste ochtendurine. De uitslag dient te worden doorgegeven aan de verpleegkundige.
Bij een positieve test volgt rond de achtste zwangerschapsweek een eerste echo om de hartslag, groei en eventuele meerlingen te controleren. Vervolgens worden mogelijke prenatale onderzoeken besproken.
Niet alle IVF- of ICSI-behandelingen leiden tot een zwangerschap, wat teleurstelling en verdriet kan veroorzaken. Ondersteuning van een medisch maatschappelijk werker is beschikbaar. Na een mislukte behandeling kunt u een gesprek met de arts aanvragen om het behandelplan te evalueren en eventueel aan te passen.
Mogelijke Complicaties en Risico's
Overstimulatiesyndroom (OHSS)
Bij ongeveer 2% van de IVF- of ICSI-behandelingen treedt overstimulatie op, vaker bij jonge vrouwen of vrouwen met PCO-syndroom. Dit kan leiden tot een te grote aanmaak van eiblaasjes en in ernstige gevallen tot stolling van het bloed, met risico op trombose. Rust en voldoende vochtinname helpen doorgaans. Soms zijn extra controles nodig.
Vergrote eierstokken kunnen kantelen, wat plotselinge, hevige buikpijn kan veroorzaken. Bij te veel groeiende follikels of te hoge hormoonwaarden wordt de behandeling gestopt en krijgt u geen hCG-injectie. Onbeschermd seksueel contact wordt afgeraden.
Infecties
Tijdens de punctie kunnen bacteriën in de eierstokken terechtkomen. Meestal ruimt het lichaam dit zelf op, maar een infectie is mogelijk, met name bij endometriose. Bij een vastgestelde infectie wordt antibiotica voorgeschreven.
Bloedverlies
Na de punctie is enig bloedverlies normaal. Indien het bloeden aanhoudt of verergert, is medische aandacht vereist. Soms is een hechting nodig om het bloeden te stoppen.
Miskraam en Buitenbaarmoederlijke Zwangerschap
De kans op een miskraam na een IVF- of ICSI-behandeling is iets hoger (20-25%), mede door de leeftijd van de vrouwen en vroege zwangerschapstesten. Een buitenbaarmoederlijke zwangerschap, waarbij het embryo zich buiten de baarmoeder nestelt (meestal in de eileider), is gevaarlijk en kan leiden tot hevige buikpijn en bloedverlies.
Meerlingzwangerschap
Bij een tweeling- of drielingzwangerschap zijn er meer risico's, zoals vroeggeboorte of groeivertraging bij de baby's, en verhoogde risico's voor de moeder. De kans op een tweeling na terugplaatsing van twee embryo's is ongeveer 20-25%.
Kinderen geboren na IVF/ICSI-zwangerschappen hebben geen grotere kans op aangeboren afwijkingen dan kinderen geboren na natuurlijke zwangerschappen. Hoewel IVF en ICSI relatief jonge methoden zijn, blijkt uit onderzoek dat hormoonstimulatie geen verhoogde kans op kanker geeft. Lange-termijngevolgen worden nog onderzocht.
Alternatieven en Langdurige Opties
Bij aanhoudende onduidelijkheid over de oorzaak van verminderde vruchtbaarheid, zijn er diverse behandelingen mogelijk. Voor vrouwen van 38 jaar of ouder is het effect van deze behandelingen op de zwangerschapskansen minder duidelijk. Regelmatig vrijen kan ook bijdragen aan zwangerschap.
De bespreking met de arts omvat de voor- en nadelen van langer zelf proberen, IUI (intra-uteriene inseminatie) en IVF. Bij IUI krijgt u medicijnen (pillen of injecties) om de groei van eiblaasjes te stimuleren, gevolgd door echo's. Na een ovulatie-inducerende injectie wordt sperma in de baarmoeder ingebracht. Het resultaat is na ongeveer twee weken bekend.
Bij IVF wordt eerst een echo van de eierstokken gemaakt. Na goedkeuring krijgt u injecties om eiblaasjes te laten groeien, met regelmatige echo's. Vlak voor de eisprong worden de eicellen via een punctie uit de eierstokken gehaald. Sperma wordt ingeleverd, bewerkt en de bevruchte eicellen worden na 2-5 dagen als embryo's teruggeplaatst. Ook hier is het resultaat na ongeveer twee weken bekend.
De zorgverzekering vergoedt in totaal 3 behandelingen IVF en ICSI.
Omgaan met Bijwerkingen en Emoties
Bijwerkingen van medicijnen, zoals hoofdpijn of opvliegers, kunnen optreden. Een overgevoelige huidreactie op de prikken (jeuk, roodheid) is mogelijk. Snel zwaarder worden, hevige buikpijn en misselijkheid kunnen duiden op een te heftige reactie van de eierstokken.
Gezond leven (gezonde voeding, geen alcohol, niet roken), voldoende rust en tijd voor uzelf en uw partner zijn belangrijk. Een behandeling kan emotioneel zwaar zijn, met gevoelens van verdriet of boosheid bij uitblijven van zwangerschap. Praten met familie, vrienden of lotgenoten kan ondersteuning bieden.
Een behandeling kan het gevoel geven 'iets te doen', hoewel er geen bewijs is dat het de kans op zwangerschap vergroot boven afwachten. Bespreek bijwerkingen en eventuele overgevoeligheden met uw arts.
Bij een behandeling is er een iets grotere kans op een tweeling- of drielingzwangerschap. Er is een verhoogde kans op een zwangerschap buiten de baarmoeder. Bij zwangerschap na een behandeling wordt de begeleiding met uw arts besproken. Er zijn geen extra risico's verbonden aan zwangerschap na behandeling, tenzij er reeds medische problemen bestonden.
De eerste echo vindt plaats rond 7-8 weken zwangerschap. Er zijn aanvullende adviezen voor zwangere vrouwen.
Na IUI, dat meestal 3 behandelingen omvat, bespreekt u de vervolgstappen met uw arts. Soms wordt ICSI aanbevolen, wat alleen bij een medische oorzaak mogelijk is.