Groeibeperking of -vertraging van de baby tijdens de zwangerschap, ook wel foetale groeivertraging (FGV) of intra-uteriene groeiretardatie (IUGR) genoemd, betekent dat de baby kleiner is dan verwacht voor de duur van de zwangerschap.
Wanneer een arts dit tijdens de zwangerschapscontroles vaststelt, kan dit leiden tot opname in het ziekenhuis voor verdere controles en nauwgezette opvolging van de rest van de zwangerschap. Groeivertraging van de foetus in de baarmoeder verhoogt immers de kans op ziekte en overlijden, vooral in combinatie met vroeggeboorte.
Jaarlijks wordt ongeveer 10% van de kinderen geboren met een geboortegewicht onder de 10e percentiel van een referentiepopulatie. Tegenwoordig wordt steeds meer gewerkt met individuele groeicurves, waarbij een computerprogramma het verwachte ‘ideale’ geboortegewicht van een kind voor elke zwangere vrouw kan vaststellen. Dit levert nauwkeurigere resultaten op dan vergelijking met algemene groeicurves.
Het is niet altijd mogelijk om een precies onderscheid te maken tussen een ‘normale’ fysiologische groei (klein zonder groeibeperking en zonder verhoogd gezondheidsrisico) en een ‘abnormale’ groei (foetale groeibeperking met verhoogd risico op complicaties).
Vormen van Intra-uteriene Groeiretardatie (IUGR)
Er worden twee vormen van IUGR onderscheiden:
Symmetrische Groeivertraging (Type I)
Bij symmetrische groeivertraging is de IUGR in verhouding tot het gehele lichaam van het kindje. Alle organen, inclusief het hoofd en de buik, zijn in verhouding te klein voor de zwangerschapsduur. Dit betekent dat het kindje in zijn geheel vertraagd is in de groei. Symmetrische IUGR ontstaat meestal wanneer de risicofactor vroeg in de zwangerschap optreedt en komt vaker voor bij kinderen met een aangeboren afwijking of aandoening.
Asymmetrische Groeivertraging (Type II)
Bij asymmetrische groeivertraging is de IUGR niet in verhouding tot het gehele lichaam. Een veelvoorkomend kenmerk is een te kleine buik in verhouding tot het hoofd of de rest van het lichaam. Een verhouding van de buikomtrek tot de hoofdomtrek (AC/HC) kleiner dan 1 wijst op asymmetrische vertraging. Deze vorm ontstaat meestal later in de zwangerschap en wordt vaak veroorzaakt door een verminderde werking van de placenta.

Oorzaken van Foetale Groeivertraging
Foetale groeivertraging kan tal van oorzaken hebben. De voornaamste worden hieronder besproken:
Factoren Gerelateerd aan de Moeder
- Lengte: De lengte van de moeder is een belangrijke determinant van foetale groei. Kleinere vrouwen (minder dan 1,55 meter) hebben een grotere kans op een kind met een te laag geboortegewicht. Dit verband is zichtbaar vanaf 32 weken zwangerschap. De lengte van de vader heeft weinig invloed.
- Gewicht (BMI): Een normaal gewicht (BMI tussen 20 en 25 kg/m²) bevordert de groei. Een hoger maternale gewicht correspondeert met een hoger geboortegewicht. Zowel een te lage BMI (<20 kg/m²) als een te hoge BMI (≥25 kg/m²) heeft een negatief effect. Vrouwen die minder dan 54 kg wegen, krijgen vaker kinderen met een laag geboortegewicht (<2500 gram). Obesitas verhoogt het risico op een te laag gewicht met 50%.
- Leeftijd: Zeer jonge vrouwen (<14 jaar) en oudere vrouwen (+35 jaar) hebben een verhoogde kans op vroeggeboorte en foetale groeibeperking.
- Aantal kinderen (Pariteit): Hoe meer kinderen een vrouw heeft, hoe hoger het geboortegewicht, met het grootste verschil tussen het eerste en tweede kind.
- Interval tussen zwangerschappen: Vrouwen die binnen 6 maanden na een voorgaande zwangerschap weer zwanger worden, hebben een kleine verhoogde kans op foetale groeibeperking.
- Etniciteit: Genetisch gezien zijn niet-westerse kinderen doorgaans lichter. Het gebruik van geboortegewichtcurves die gebaseerd zijn op een voornamelijk autochtone populatie kan leiden tot het beeld dat een onevenredig groot aantal vrouwen van niet-westerse afkomst een kind krijgt met een te laag gewicht.
- Roken: Hoe meer de moeder rookt, hoe lager het geboortegewicht van het kind. Stoppen met roken in het eerste trimester leidt tot een geboortegewicht vergelijkbaar met niet-rooksters. Passief meeroken heeft een kleiner, maar nog steeds aanwezig effect.
- Alcohol en drugs: Het foetaal alcoholsyndroom (FAS) kenmerkt zich onder meer door foetale groeivertraging. Harddrugs zoals heroïne, methadon en cocaïne veroorzaken eveneens foetale groeivertraging.
- Luchtvervuiling: Er bestaat mogelijk een relatie tussen luchtvervuiling en foetale groeibeperking.
- Geneesmiddelengebruik: Diverse medicijnen, waaronder corticosteroïden, bloeddrukverlagers, anticonvulsiva en chemotherapie, zijn in verband gebracht met foetale groeibeperking. Indien de medicatie essentieel is voor de maternale gezondheid, weegt het beperkte negatieve effect op de groei minder zwaar.
- Socio-economische klasse: Een lage socio-economische klasse is gerelateerd aan foetale groeibeperking, vaak in combinatie met factoren als roken, zwaar lichamelijk werk, slechtere voeding en minder goede medische zorg.
- Voeding: Ondervoeding in het tweede en derde trimester leidt tot een vermindering van het geboortegewicht. In geïndustrialiseerde landen is het effect van voeding echter marginaal. Een ijzertekort (anemie) kan eventueel tot groeivertraging leiden.
- Stress en werkbelasting: Kinderen van moeders met veel psychosociale stress zijn bij de geboorte gemiddeld lichter. Een hoge werkbelasting, nachtdiensten, onregelmatige diensten, langdurig staan, zwaar tillen en lawaai kunnen eveneens foetale groeivertraging veroorzaken.
- Lichaamsbeweging: Gematigde lichaamsbeweging vroeg in de zwangerschap bevordert waarschijnlijk de foetale groei.
- Diabetes: Vrouwen met (zwangerschaps)diabetes hebben een verhoogde kans op een te groot of te klein kind.
- Hoge bloeddruk: Zwangerschapshypertensie en pre-eclampsie gaan gepaard met stoornissen in de placenta, wat kan leiden tot foetale groeibeperking. Een voorafbestaande, chronisch verhoogde bloeddruk heeft eveneens een negatief effect op de foetale groei.
- Andere medische aandoeningen: Diverse ziekten van de moeder, zoals ernstige astma, chronische longziekten (COPD), ernstige hart- en vaatziekten, kanker, hyperthyreoïdie, inflammatoire darmaandoeningen, nierziekten, reumatische aandoeningen, en neurologische aandoeningen, kunnen oorzaak zijn van foetale groeibeperking.
Factoren Gerelateerd aan de Foetus
- Geslacht van het kind: Meisjes zijn gemiddeld lichter dan jongens.
- Congenitale afwijkingen: Bij 20 tot 40% van de kinderen met chromosomale afwijkingen, zoals triploïdie en trisomie, treedt foetale groeivertraging op.
Factoren Gerelateerd aan de Placenta en Navelstreng
- Verminderde placentafunctie: Dit is de meest voorkomende oorzaak van foetale groeibeperking, vooral wanneer de vertraging optreedt in de tweede helft van de zwangerschap. Hierdoor krijgt de foetus minder zuurstof en voedingsstoffen. Oorzaken kunnen zijn: hoge bloeddruk in de zwangerschap (pre-eclampsie, HELLP-syndroom), placentatumor (chorioangioma), infecties of placentaloslating.
- Afwijkingen van de placenta: Een relatief kleine placenta of placenta-afwijkingen, zoals een voorliggende placenta of chromosomale afwijkingen (partiële mola, mozaïcisme), kunnen leiden tot verminderde bloedstroom naar de foetus.
- Afwijkingen van de navelstreng: Afwijkingen zoals slechts één navelstrengader kunnen ook aanleiding geven tot groeivertraging.

Diagnose en Opsporing van Foetale Groeivertraging
Groeivertraging komt meestal aan het licht doordat de baarmoeder onvoldoende groeit. Tijdens elke zwangerschapscontrole wordt de grootte van de baarmoeder vergeleken met het aantal weken zwangerschap.
Bij vermoeden van foetale groeivertraging worden specifieke onderzoeken uitgevoerd:
- Meten van de hoogte van de baarmoeder (fundushoogte): Dit is een indicatie van de totale massa van foetus, placenta en vruchtwater. Een afwijking van 4 cm in fundusgroei, bij een correcte bepaling van de zwangerschapsduur, suggereert groeivertraging.
- Echografie: Deze veilige techniek brengt de baarmoeder, baby en moederkoek in beeld. Bij alle zwangeren wordt tussen 30 en 34 weken een echografie uitgevoerd, waarbij bij voorkeur de foetale buikomtrek wordt gemeten. Indien nodig worden ook hoofd, romp en dijbeenbot gemeten. Bij een vermoeden van groeivertraging wordt na 14 dagen een tweede echo gemaakt om de groei te evalueren en eventuele anatomische afwijkingen vast te stellen.
- Doppleronderzoek: Dit onderzoek meet de bloeddoorstroming in de navelstreng en geeft informatie over de werking van de placenta. Het wordt aanbevolen bij vrouwen met een verhoogd risico.
- Bloedonderzoek: Dit kan worden uitgevoerd om te controleren op ziekten of infecties bij de moeder.
- Cardiotocografie (CTG): Met CTG wordt de conditie van de baby onderzocht door de hartslag van de foetus en bewegingen in de baarmoeder op te volgen.
De KNOV-standaard 'Opsporing Foetale Groeivertraging' (2013) beveelt de GROW-NL-methode aan voor een verbeterde opsporing:
- Elke zwangere krijgt vóór de 26e zwangerschapsweek een individuele groeicurve gebaseerd op haar lengte, gewicht, etniciteit en pariteit.
- Vanaf 26-28 weken wordt de foetale groei beoordeeld met gestandaardiseerde fundus-symfysemetingen.
- Foetale groei wordt opgevolgd door tweewekelijkse fundus-symfysemetingen op een curve.
- Bij vermoeden van groeivertraging wordt een echo uitgevoerd.
- Het geschat foetaal gewicht wordt echografisch berekend en op dezelfde curve uitgezet als de fundussymfysemetingen.
- Een afwijkende curve leidt tot een diagnostische echo.
- Een echo is ook aangewezen bij verdenking van teveel vruchtwater, zwangerschapsdiabetes of plotselinge overmatige groei.
27. Zwangerschap van bevruchting tot embryo, foetus en baby (Morgenstimmug van Edvard Grieg)
Risico's en Gevolgen van Foetale Groeivertraging
Een kind met foetale groeivertraging heeft een verhoogd risico op specifieke problemen. De duur van de groeivertraging, de onderliggende oorzaak en de zwangerschapsduur zijn belangrijke factoren.
Directe Gevolgen rond Geboorte
- Vroeggeboorte: De kans op een spontane of ingeleide vroeggeboorte is zeer groot.
- Asfyxie: Kinderen met een te laag geboortegewicht hebben een dubbel zo grote kans op asfyxie (zuurstoftekort rond de geboorte), wat leidt tot lage Apgarscores en een lage navelstreng-pH.
- Doodgeboorte: Foetale groeivertraging is een belangrijke oorzaak van perinatale sterfte; bij ongeveer de helft van de doodgeboren kinderen is er sprake van FGV.
Gevolgen op Latere Leeftijd
- Eerste levensjaren: De meeste kinderen (80%) halen de groei grotendeels in, maar ongeveer een derde blijft te klein. Hoe langer de groeivertraging duurde, hoe minder inhaalgroei er plaatsvindt. Er kan blijvende neurologische schade ontstaan, met een groter risico op verstandelijke beperkingen als de groeivertraging vroeger in de zwangerschap begon. Wiegendood (Sudden Infant Death Syndrome, SIDS) komt vaker voor bij kinderen met een te laag geboortegewicht.
- Op latere leeftijd: Groeivertraagde kinderen hebben op latere leeftijd een verhoogde kans op hart- en vaatziekten, hoge bloeddruk en diabetes.
Asfyxie: Zuurstoftekort Rond de Geboorte
Asfyxie, ook wel zuurstoftekort rondom de geboorte genoemd, is een situatie waarbij kinderen tijdelijk een tekort aan zuurstof hebben, wat kan leiden tot schade aan verschillende organen. Dit kan voorkomen tijdens de zwangerschap of rondom de bevalling.
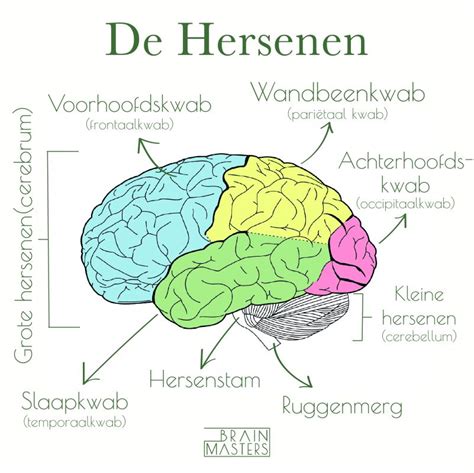
Oorzaken van zuurstoftekort kunnen divers zijn. Cellen hebben zuurstof nodig om te functioneren; hersencellen, levercellen en niercellen zijn hierbij het meest gevoelig. Bij voldragen kinderen zijn met name bepaalde gebieden in de hersenen, de basale kernen, kwetsbaar voor schade door zuurstoftekort. Bij ernstigere of langdurige zuurstoftekorten kunnen ook de hersenschors en hersenstam beschadigd raken.
Gevolgen van asfyxie variëren sterk:
- Neurologische gevolgen: Beschadiging van de basale kernen kan leiden tot problemen met bewegen (spasticiteit, dystonie), terwijl denken en leren mogelijk intact blijven. Schade aan de hersenschors kan leiden tot problemen met bewegen, zien, horen, spreken, slikken, denken en leren.
- Orgaanfuncties: De lever kan minder goed functioneren, wat zichtbaar kan zijn in het bloed en kan leiden tot geelzucht. De nieren zijn ook gevoelig voor beschadiging. De longen kunnen zich na de geboorte minder goed ontplooien.
- Symptomen bij pasgeborenen: Problemen met ademhaling (sneller ademen, adempauzes), temperatuurregulatie, alertheid (variërend van overprikkeling tot lethargie), drinken, bloeddrukregulatie, hartslag, spierspanning (slap of juist overstrekken), epilepsieaanvallen, verwerking van prikkels, slaappatronen, en urineproductie.
- Langetermijngevolgen: Op latere leeftijd kunnen zich spasticiteit, dystonie, bewegingsstoornissen, vertraagde motorische ontwikkeling, problemen met fijne motoriek, spraak- en taalproblemen, slikproblemen, reflux, slaapproblemen, leerproblemen (afhankelijk van de hersenschorsschade), visuele en auditieve stoornissen, en gedragsproblemen (aandacht, concentratie, angst) ontwikkelen.
Diagnose van asfyxie gebeurt aan de hand van het verhaal van de zwangerschap en bevalling, de APGAR-score na de geboorte, de Sarnat-score (die de ernst van de symptomen bepaalt), en bloedonderzoek (pH en lactaatwaarden). Beeldvormend onderzoek zoals een echo of MRI van de hersenen kan schade aantonen. Een EEG kan helpen bij de diagnose van epilepsie.
Ademhalingsproblemen bij Pasgeborenen
Pasgeboren baby's, met name prematuren, kunnen verschillende ademhalingsproblemen ervaren:
- Lage saturatie: De hoeveelheid zuurstof in het bloed (saturatie) kan te laag zijn, wat gezondheidsschade kan opleveren. Na de geboorte stijgt de saturatie van ongeveer 50% in de baarmoeder naar ongeveer 90%.
- Apneu: Ademstilstand, vooral voorkomend bij prematuren door een nog onvolledig ontwikkeld ademhalingscentrum. Dit kan leiden tot een daling van de zuurstofsaturatie en soms een verlaagde hartslag (bradycardie).
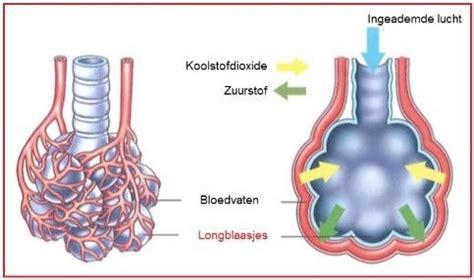
- RDS (Respiratoir Distress Syndroom): Ook wel hyaliene-membranenziekte genoemd, ontstaat door een tekort aan surfactant, een stof die de longblaasjes soepel houdt en voorkomt dat ze dichtklappen. Dit leidt tot ademhalingsinspanning en mogelijk te weinig zuurstof in het bloed. Behandeling met CPAP en surfactant kan nodig zijn.
- Klaplong (Pneumothorax): Kan optreden door de eerste ademhalingen na de geboorte, meconium in vruchtwater, of bij prematuren met RDS en beademing.
- Chronische longschade door prematuriteit (BPD): Ontstaat door een combinatie van vroeggeboorte, beademing en infecties. Baby's die erg prematuur geboren zijn (korter dan 28 weken) hebben een groter risico en hebben vaak langdurig beademing en CPAP nodig.
- 'Wet lung': Een ademhalingsprobleem waarbij longvocht niet volledig uit de longen wordt geperst en vervangen door lucht. Dit komt voornamelijk voor bij voldragen baby's, maar kan ook bij te vroeg geboren baby's voorkomen. De verschijnselen verdwijnen meestal binnen 24-48 uur.
De longen van een foetus in de baarmoeder hebben nog geen functie. Direct na de geboorte moeten de longen zich ontplooien, een proces dat 5 tot 10 minuten kan duren. Bij premature baby's kan dit proces moeizamer verlopen. Longrijpingsmedicatie (corticosteroïden) kan de longen helpen rijpen.
Behandeling en Zorg bij Neonatale Problemen
Behandeling van Asfyxie
Bij zuurstoftekort na de geboorte kan therapeutische hypothermie (lichaamskoeling) worden toegepast om hersenschade te voorkomen of te beperken. De baby wordt gedurende 72 uur gekoeld tot een temperatuur van 33,5°C, waarbij continue monitoring van hersenactiviteit, pijnstilling en eventuele beademing plaatsvindt. Na de koelingsperiode wordt de baby geleidelijk opgewarmd. Een MRI van de hersenen wordt gemaakt om eventuele schade in beeld te brengen.
Behandeling van Ademhalingsproblemen
Ademhalingsondersteuning kan bestaan uit:
- Zuurstofbrilletje of kapje: Voor toediening van extra zuurstof.
- Continue Positive Airway Pressure (CPAP): Creëert druk in de longen om de longblaasjes open te houden.
- Beademing: Indien nodig, met toediening van surfactant via een buisje in de luchtpijp.
- Caffeine: Stimuleert het ademhalingscentrum bij apneu.
- Longrijpingsmedicatie: Corticosteroïden voor de moeder om de longrijping bij premature baby's te bevorderen.
Voeding voor Prematuren
Het spijsverteringskanaal van een premature baby is onrijp. De maag is klein en kan slechts kleine hoeveelheden voeding verteren. De zuig- en slikreflex zijn vaak onderontwikkeld, waardoor sondevoeding nodig is. Vanaf ongeveer 34 weken zwangerschapsduur leert de baby drinken. Moedermelk is de voorkeursvoeding vanwege de licht verteerbare en op maat gemaakte voedingsstoffen. Indien nodig kan de moedermelk worden verrijkt met Breast Milk Fortifier voor extra calorieën. Soms is kunstvoeding of donormelk nodig.
Pijnbestrijding bij Prematuren
Pasgeboren baby's kunnen pijnprikkels ervaren vanaf de 24e zwangerschapsweek. Pijn kan worden verminderd door wiegen, laten zuigen, praten en zingen. Bij pijnlijke handelingen wordt sucrose (suikeroplossing) toegediend. Paracetamol-zetpillen worden ook gebruikt.
Medicatie bij Prematuren
Veelvoorkomende medicatie bij prematuren omvat:
- Vitamine K: Ter preventie van hersenbloedingen.
- Vitamine D: Voor botontwikkeling (rachitispreventie).
- Antibiotica: Ter bestrijding van infecties.
- Caffeine: Stimuleert het ademhalingscentrum.
- Ferrofumaraat: Ter preventie van bloedarmoede.
Ontwikkelingsgerichte Zorg
Naast medische zorg is er aandacht voor de ontwikkeling van de baby. Het leren herkennen van gedragssignalen helpt stressmomenten te minimaliseren. Ouders spelen hierin een cruciale rol, omdat zij hun baby het beste kennen en troosten.
Fysiotherapie en Logopedie
Fysiotherapie ondersteunt de baby om 'rond en klein' te blijven en overstrekken te voorkomen. Logopedie helpt bij het leren drinken, wat een belangrijke stap is in de communicatieontwikkeling.
Begeleiding van Ouders
De geboorte van een prematuur kan leiden tot gevoelens van angst, bezorgdheid, boosheid en verwarring bij ouders. De folder 'Positieve prikkels aan je te vroeg geboren baby' biedt ondersteuning.
Overplaatsing en Ontslag
Soms is overplaatsing naar een Neonatale Intensive Care Unit (NICU) nodig voor intensievere zorg. Terugplaatsing naar een perifeer ziekenhuis betekent dat de baby minder intensieve zorg nodig heeft. Voor het ontslag wordt vaak een 'rooming-in' periode aanbevolen, waarbij ouders leren de baby zelfstandig te verzorgen. Na ontslag kunnen baby's nog steeds anders reageren dan op tijd geboren kinderen; geduld en tijd zijn essentieel voor zowel de baby als de ouders.