Een zwangerschap met een lege eicel, ook wel bekend als een mola-zwangerschap, is een zeldzame en complexe situatie waarbij de ontwikkeling van de zwangerschap afwijkt van het normale patroon. Bij deze vorm van zwangerschap is er sprake van abnormale groei van het zwangerschapsweefsel (de placenta) zonder dat er een levensvatbaar vruchtje ontstaat.
Wat is een mola-zwangerschap?
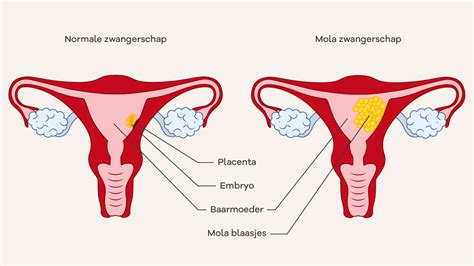
Een mola-zwangerschap ontstaat wanneer er tijdens of kort na de bevruchting iets misgaat in de celdeling. Hierdoor groeit enkel de placenta verder, terwijl er geen embryo (vruchtje) wordt gevormd. Deze aandoening komt zelden voor, naar schatting bij 1 op de 2000 zwangerschappen.
De term "mola" komt uit het Latijn en betekent "massa". Deze naam is gekozen omdat er bij een mola-zwangerschap vaak veel kleine, met vocht gevulde blaasjes in de baarmoeder ontstaan. Deze blaasjes kunnen zich snel delen, wat in zeldzame gevallen kan leiden tot de ontwikkeling van kwaadaardige cellen.
Oorzaken van een mola-zwangerschap
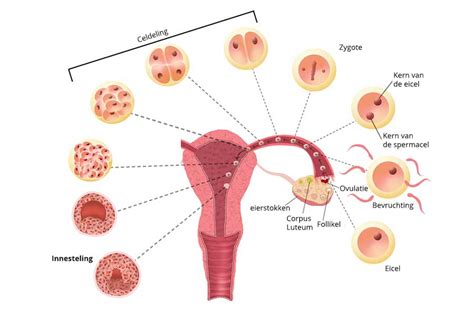
Nadat een zaadcel een eicel heeft bevrucht, begint de bevruchte eicel zich te delen. Bij een normale zwangerschap vormen deze delende cellen het embryo en de placenta. Bij een mola-zwangerschap groeit de placenta echter zonder dat er een embryo ontstaat.
Er zijn twee hoofdtypen mola-zwangerschappen:
- Complete mola-zwangerschap: Dit gebeurt wanneer een zaadcel een eicel bevrucht die geen genetisch materiaal bevat, of wanneer het genetisch materiaal van de eicel wordt uitgeschakeld. Het resulterende weefsel bevat uitsluitend genetisch materiaal van de vader, waardoor het niet levensvatbaar is.
- Incomplete (partiële) mola-zwangerschap: Dit treedt op wanneer één eicel wordt bevrucht door twee zaadcellen. Hoewel er in dit geval vaak wel enig embryo-achtig weefsel aanwezig kan zijn, is het meestal niet levensvatbaar.
De precieze oorzaak van een mola-zwangerschap is nog niet volledig bekend, maar het staat vast dat de afwijking al heel vroeg in de zwangerschap, reeds bij de bevruchting, optreedt.
Wat merk je als je een mola-zwangerschap hebt?
In het beginstadium kan een mola-zwangerschap lijken op een normale zwangerschap, met symptomen zoals vermoeidheid en misselijkheid. Echter, er zijn ook specifieke signalen die kunnen wijzen op een mola-zwangerschap:
- Verhoogd risico op bloedverlies: Vaginaal bloedverlies is een veelvoorkomend symptoom.
- Snellere groei van de baarmoeder: De baarmoeder kan sneller groeien dan bij een normale zwangerschap, wat leidt tot een sneller dikker wordende buik.
- Afwijkingen op de echo: Tijdens een echo kan in plaats van een vruchtzakje met een embryo, een beeld van vele kleine blaasjes te zien zijn, die lijken op een tros druiven.
- Zeer hoge hCG-waarden: Vaak is de hoeveelheid van het zwangerschapshormoon hCG (humaan choriongonadotrofine) in het bloed extreem hoog.
- Symptomen lijkend op zwangerschapsvergiftiging: Sommige vrouwen ervaren klachten zoals vochtophoping (oedeem), hoge bloeddruk en eiwit in de urine.
Hoe wordt een mola-zwangerschap vastgesteld?
De diagnose van een mola-zwangerschap wordt voornamelijk gesteld door middel van beeldvormend onderzoek en bloedonderzoek:
- Echografie: Dit is de meest cruciale diagnostische methode. Een echo kan aantonen of er een embryo aanwezig is en of er sprake is van de karakteristieke blaasjesstructuur.
- Bloedonderzoek: Het meten van de hCG-niveaus in het bloed kan verdere aanwijzingen geven. Een uitzonderlijk hoge waarde van dit hormoon kan duiden op een mola-zwangerschap.
Hoe wordt een mola-zwangerschap behandeld?
Aangezien een mola-zwangerschap niet levensvatbaar is en potentieel gevaarlijk kan zijn voor de gezondheid, is behandeling noodzakelijk. De baarmoeder wordt leeggemaakt door middel van een curettage, een procedure die in het ziekenhuis wordt uitgevoerd.
Na de behandeling worden de hCG-niveaus in het bloed gemonitord. Het is cruciaal dat deze waarden binnen acht weken weer normaal worden. Als het hCG-gehalte niet voldoende daalt, bestaat de kans dat de abnormale groei van de blaasjes aanhoudt. In dergelijke gevallen kan een herhaalde behandeling noodzakelijk zijn.
In zeldzame gevallen kunnen de cellen van de mola-zwangerschap zich verspreiden naar andere delen van het lichaam, zoals de longen. Dit kan leiden tot symptomen als kortademigheid. In zulke ernstige situaties kan chemotherapie (celdodende therapie) nodig zijn om de groei van deze cellen te stoppen.
Gevolgen van een mola-zwangerschap
De gevolgen van een mola-zwangerschap kunnen zowel fysiek als emotioneel zijn.
Fysieke gevolgen
Na de behandeling van een mola-zwangerschap is het belangrijk om de hCG-niveaus te blijven controleren. Een stijging van dit hormoon in het jaar na de behandeling kan wijzen op hernieuwde groei van de blaasjes, wat opnieuw behandeling vereist.
Zwangerschap na een mola-zwangerschap: Het wordt sterk aangeraden om minstens zes maanden te wachten met een nieuwe zwangerschap na de verwijdering van een mola-zwangerschap. Dit is om ervoor te zorgen dat eventuele resterende abnormale cellen geen invloed hebben op een nieuwe zwangerschap en om de monitoring van de hCG-waarden niet te bemoeilijken.
De kans op het opnieuw krijgen van een mola-zwangerschap is klein, ongeveer 1%. Indien een nieuwe zwangerschap optreedt, zijn er in principe geen extra controles of behandelingen nodig bovenop de standaard zwangerschapszorg.
Emotionele gevolgen
Het ontdekken van een mola-zwangerschap kan een zeer ingrijpende en verdrietige ervaring zijn. Het besef dat er geen gezonde zwangerschap is ontstaan en dat er geen baby zal komen, kan leiden tot gevoelens van schok, verdriet en verlies.
Het is belangrijk te beseffen dat een mola-zwangerschap niet wordt veroorzaakt door iets wat de vrouw of haar partner verkeerd hebben gedaan. Het is een medische complicatie die helaas niet te voorkomen is. Praten met een verloskundige of een andere zorgverlener kan helpen bij het verwerken van deze emoties en het beantwoorden van eventuele vragen.
Stress tijdens de zwangerschap? Je baby kan daar op de lange termijn last van hebben.
Wanneer mag je weer zwanger worden na een mola-zwangerschap?
Het medische advies luidt om minimaal zes maanden te wachten met het proberen zwanger te worden na de verwijdering van een mola-zwangerschap. Deze wachttijd is essentieel voor een goede lichamelijke en hormonale herstel en om eventuele risico's op complicaties bij een volgende zwangerschap te minimaliseren.
Indien er medicatie is gebruikt, kan de wachttijd langer zijn. Na een succesvolle behandeling en het normaliseren van de hCG-waarden, is een nieuwe zwangerschap over het algemeen mogelijk zonder verhoogde risico's.
Onderzoeken bij zwangerschapsklachten
Wanneer een vrouw een positieve zwangerschapstest heeft, maar er bij een vroege echo nog niets te zien is, zal de gynaecoloog het zwangerschapshormoon hCG in het bloed meten. Dit is om te bepalen om wat voor soort zwangerschap het gaat: een normale zwangerschap, een miskraam of een buitenbaarmoederlijke zwangerschap.
- Hoge hCG-waarden (boven 5000): Dit kan wijzen op een buitenbaarmoederlijke zwangerschap die al aanzienlijk is gegroeid. Directe behandeling wordt dan aangeraden.
- Lagere hCG-waarden (onder 5000) en geen duidelijke zwangerschap: In dit geval wordt de ontwikkeling van de zwangerschap afgewacht en wordt het hCG-gehalte periodiek opnieuw gemeten.
Als het hCG-gehalte stijgt, duidt dit meestal op een normale zwangerschapsontwikkeling, vaak in de baarmoeder. Als de zwangerschap nog steeds niet zichtbaar is op de echo, kunnen herhaalde echo's en bloedonderzoeken nodig zijn. Een dalend hCG-gehalte kan wijzen op een zwangerschap die zich niet goed ontwikkelt, mogelijk een miskraam of een buitenbaarmoederlijke zwangerschap die het lichaam zelf afbreekt.
Bij een onduidelijke situatie waarbij het hCG-gehalte niet consistent stijgt of daalt, kan verder onderzoek nodig zijn om de aard van de zwangerschap te bepalen.
De rol van follikels en eicellen
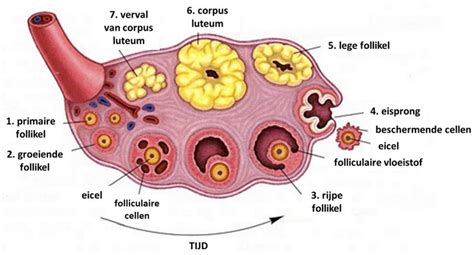
De vrouwelijke eierstokken bevatten duizenden onrijpe eicellen, omringd door follikels. Een follikel is een met vocht gevuld blaasje waarin een eicel groeit en zich voorbereidt op de eisprong.
Hoe groeit een follikel?
Gedurende de menstruatiecyclus rijpen verschillende follikels. Dit proces duurt ongeveer een jaar. In de eerste fase groeien follikels langzaam, waarna meerdere follikels sneller gaan groeien en zich ontwikkelen tot Graafse follikels. Uiteindelijk groeit er één dominante follikel die de eicel vrijgeeft tijdens de eisprong.
Follikels en de menstruatiecyclus
Tijdens de eerste twee weken van de menstruatiecyclus worden follikels gestimuleerd door follikel stimulerend hormoon (FSH) uit de hypofyse. Dit hormoon zorgt ervoor dat de follikels rijpen en zich vullen met vocht. De dominante follikel produceert oestrogeen, wat het baarmoederslijmvlies dikker maakt ter voorbereiding op een mogelijke innesteling.
De eisprong
Wanneer de dominante follikel volledig rijp is, zorgt een piek in luteïniserend hormoon (LH) ervoor dat de follikel barst en de eicel vrijkomt. Dit is de eisprong. Na de eisprong verschrompelt het lege follikel, wat de andere rijpende follikels doet afsterven.
Het gele lichaam
Het lege follikel dat na de eisprong achterblijft, wordt het gele lichaam genoemd. Dit produceert progesteron, een hormoon dat essentieel is voor de voorbereiding van de baarmoeder op een bevruchte eicel. Als de eicel niet wordt bevrucht, lost het gele lichaam op en treedt de menstruatie in. Bij een bevruchting produceert het gele lichaam progesteron tot ongeveer week 12 van de zwangerschap, waarna de placenta deze taak overneemt.
Voorbereiding op onderzoek of behandeling
Bij vruchtbaarheidsproblemen of zwangerschapsklachten worden verschillende onderzoeken uitgevoerd, beginnend met de minst ingrijpende:
- Vragenlijst en consult: Een uitgebreid gesprek over de medische geschiedenis en levensstijl.
- Lichamelijk onderzoek: Inclusief een gynaecologisch onderzoek bij de vrouw.
- Echografie: Vaak een vaginale echo om de baarmoeder en eierstokken te beoordelen.
- Bloedonderzoek: Om infecties (zoals chlamydia) of immuniteit (zoals rode hond) te controleren en hormoonspiegels te meten.
- Sperma-analyse: Om de kwaliteit van het sperma van de man te beoordelen (aantal, beweeglijkheid, vorm).
Afhankelijk van de resultaten kunnen aanvullende onderzoeken nodig zijn, zoals hormonaal onderzoek, een gel-echo, hysteroscopie (kijkonderzoek in de baarmoeder), FOAM-echo/HSG (onderzoek naar eileiderdoorgankelijkheid) of een diagnostische laparoscopie (kijkoperatie in de buikholte).
Factoren die de kans op zwangerschap beïnvloeden
Verschillende factoren kunnen de kans op een succesvolle zwangerschap beïnvloeden:
- Foliumzuur en vitamine D: Het gebruik van foliumzuur (400-500 mcg per dag) vanaf vier weken vóór de conceptie tot tien weken erna wordt sterk aanbevolen om neurale buisdefecten te voorkomen. Dagelijkse inname van 10 ug vitamine D wordt ook geadviseerd.
- Gezonde levensstijl: Voor beide partners is een gezonde levensstijl belangrijk.
- Overgewicht: Overgewicht (BMI > 25) kan de vruchtbaarheid verminderen, de kans op miskramen verhogen en leiden tot zwangerschapsproblemen. Afvallen wordt geadviseerd.
- Roken: Roken door beide partners vermindert de vruchtbaarheid en verhoogt het risico op zwangerschapscomplicaties. Stoppen met roken is sterk aanbevolen.